Syphilis
| Klassifikation nach ICD-10 | |
|---|---|
| A50 | Syphilis connata |
| A51 | Frühsyphilis |
| A52 | Spätsyphilis |
| A53 | Sonstige und nicht näher bezeichnete Syphilis |
| ICD-10 online (WHO-Version 2019) | |
Syphilis, auch Lues (venerea), harter Schanker und Morbus Schaudinn oder Schaudinn-Krankheit genannt, ist eine chronische Infektionskrankheit, die zur Gruppe der sexuell übertragbaren Erkrankungen gehört. Der Erreger der Syphilis ist das Bakterium Treponema pallidum subspecies pallidum. Die Syphilis wird hauptsächlich beim Geschlechtsverkehr durch Schleimhautkontakt und ausschließlich von Mensch zu Mensch übertragen. Während der Schwangerschaft und bei der Geburt kann eine erkrankte Mutter ihr Kind infizieren (Syphilis connata).
Das Erscheinungsbild der Krankheit ist vielfältig. Typisch ist ein Beginn mit schmerzlosen Schleimhautgeschwüren und Lymphknotenschwellungen. Bei einem Teil der Infizierten kommt es zu einem chronischen Verlauf, der durch vielfältigen Haut- und Organbefall gekennzeichnet ist. Im Endstadium kommt es zur Zerstörung des zentralen Nervensystems. Die Diagnose wird hauptsächlich durch den Nachweis von Antikörpern erstellt. Die Syphilis ist durch die Gabe von Antibiotika, unter anderem Penicillin, heilbar. Die Entdeckung und die spätere Verfügbarkeit von Antibiotika in ausreichenden Mengen führten zu einem deutlichen Rückgang der Syphilis im 20. Jahrhundert. Seit den 1990er Jahren ist jedoch wieder ein Anstieg der erkannten Erkrankungen feststellbar.
2010 gab es in Deutschland pro Jahr 3 bis 6 Neuinfektionen je 100.000 Einwohner.[1] Der direkte oder indirekte Nachweis des Erregers Treponema pallidum ist in Deutschland nichtnamentlich zu melden. Eine Meldepflicht besteht für Erreger und Krankheit in der Schweiz und eine beschränkte Meldepflicht für die Erkrankung in Österreich.
Syphilidologie ist die Lehre von den syphilitischen Krankheiten.

Etymologie und Bezeichnungen[Bearbeiten | Quelltext bearbeiten]

Der erste dokumentierte Ausbruch der Syphilis in Europa geschah im Jahr 1494 oder 1495 in Neapel, Italien, während der französischen Invasion im Italienischen Krieg von 1494–98. Damals wurde angenommen, dass die Krankheit durch die französischen Truppen verbreitet worden sei, weshalb die Krankheit zunächst unter dem Namen Franzosenkrankheit (später auch Franzosenseuche[2]) bekannt wurde.[3]
Das Wort Syphilis findet sich erstmals 1530 im Titel eines Gedichtes des veronesischen Arztes Girolamo Fracastoro, mit dem Namen Syphilis, sive Morbus Gallicus („Syphilis, oder die französische Krankheit“).[4][5] Darin wird die mythische Geschichte des auf einer fernen Insel lebenden Schafhirten Syphilus erzählt, der wegen Gotteslästerung (er errichtete verbotene Altäre) vom Sonnengott (Apollo) mit einer neuen Krankheit bestraft wurde, aber durch das später von spanischen Seefahrern nach Europa gebrachten Holz des Wunderbaumes Guajak geheilt wurde.[6] Der Name Syphilus ist die latinisierte Form des altgriechischen Namens Σύφιλος Sýphilos, welcher mit „Schweine liebend“ übersetzt werden kann (σῦς sŷs, deutsch ‚Schwein‘, φιλεῖν phileîn, deutsch ‚lieben‘).[7] Den Namen Syphilus hat Fracastoro gemäß Franz Boll (1910 in den Jahrbüchern für das klassische Altertum)[8] vermutlich antikisierend leicht umgestaltend der antiken Mythologie entlehnt. Bei Ovid (Metamorphosen. VI, 231) heißt Sipylus der zweite Sohn der vom Berg Sipylus stammenden und dort versteinert sitzenden (Metamorphosen. VI, 149) Niobe. Weshalb er diesen Namen, der wohl keine Beziehung zum Wesen der Krankheit aufweist, auswählte, ist unklar. Möglicherweise und gemäß George Lincoln Hendrickson[9] und Heinrich Oppenheimer hat Fracastoro den Syphilus aber auch nach einem bereits geläufigen Krankheitsnamen síphilis (griechisch σίφιλις in De contagionibus, Buch 2, Kapitel 15), einer Krankheit des Schleims, benannt.[10]
Abgesehen von Fracastoros Schriften lässt sich „Syphilis“ als Krankheitsbezeichnung erstmals vereinzelt im 17. Jahrhundert nachweisen, wurde, nach Erscheinen des mehrfach aufgelegten und übersetzten Buches über Syphilis[11] von Daniel Turner,[12] in der zweiten Hälfte des 18. Jahrhunderts gebräuchlicher,[13] aber erst im 19. Jahrhundert die bevorzugte Bezeichnung.[14]
In moderner Zeit wurde häufiger von „Lues“ (kurz für Lues venerea) als von „Syphilis“ gesprochen. Das lateinische Wort luēs bedeutet „Seuche“, „Unheil“; venereus entstammt dem humanistischen Latein, leitet sich von venus, Liebeslust, Liebesgenuss‘[15] her und bedeutet „den Geschlechtsverkehr betreffend“. Mit der Absicht, der Krankheit statt des die Franzosen verunglimpfenden Begriffs „französische Krankheit“ einen neutralen Namen zu geben, prägte der französische Arzt Jacques de Béthencourt 1526 die Bezeichnung Morbus veneris („Krankheit der Venus“). Häufig wurde die Syphilis auch als Lustseuche[16] bezeichnet.[17]
Daneben sind aus der Geschichte mehrere hundert andere Namen für die Syphilis überliefert. Diese beziehen sich auf das äußere Erscheinungsbild (Morbus pustulatus), auf abgefallene Körperteile, auf Heilige (Hiob, Rochus und andere), auf vermeintliche Ursachen (Lues venera, Lues aphrodisiaca, Passio turpis, Saturnina), auf das vermeintliche Herkunftsland (Morbus gallicus) oder auf die Lokalisation (Pudendagra, Mentulagra).[18] So ist die Syphilis in verschiedenen europäischen Sprachen unter anderem als neapolitanische, italienische, französische, spanische, kastilische, englische, schottische oder polnische Krankheit benannt worden, je nachdem, aus welchem Land die Erkrankung in den jeweiligen Sprachkreis vermeintlich eingeschleppt worden war.[19][20] Im Volksmund wurde die Syphilis auch als „Große Blattern“ und mit ähnlichen Begriffen bezeichnet.
Erreger[Bearbeiten | Quelltext bearbeiten]

Treponema pallidum subspecies pallidum ist ein gramnegatives Bakterium der Gattung Treponema in der Familie der Spirochaetaceae. Treponema pallidum (früher Spirochaeta pallida genannt) ist spiralig gewunden. Im Dunkelfeldmikroskop, das auch zum Nachweis dient, zeigt es Rotationen um die Längsachse und Beugebewegungen, jedoch keine selbstständige Fortbewegung. Die Replikationszeit beträgt etwa 36 Stunden.
Der einzige Reservoirwirt ist der Mensch, für den es obligat pathogen ist, d. h. auch gesunde immunkompetente Menschen erkranken. T. pallidum überlebt außerhalb des Körpers nur kurze Zeit, reduzierte Sauerstoffkonzentration verlängert das Überleben (mikroaerophiles Bakterium). Eine In-vitro-Kultur von Treponema pallidum ist nicht möglich, da es Nährstoffe aus dem menschlichen Organismus benötigt, die es nicht selbst produzieren kann. Lediglich in Kaninchenhoden gelingt eine Anzucht.
Neben Treponema pallidum umfasst die Gattung Treponema weitere für den Menschen pathogene (schädliche) Erreger: T. pallidum subspecies endemicum verursacht in Afrika und im mittleren Osten die endemische Krankheit Bejel, auch nicht-venerische oder extragenitale Syphilis genannt (s. u.). T. pallidum subspecies pertenue verursacht in Afrika, Asien und Lateinamerika die Frambösie, eine langwierige Infektionskrankheit, die mit Haut- und Knochenveränderungen einhergeht. Treponema carateum verursacht in Zentral- und Südamerika die Pinta. Diese ist eine Hauterkrankung mit rezidivierenden hyperpigmentierten Läsionen vorwiegend an Armen und Beinen, die narbig verheilen. T. vincentii kann im Rahmen einer Mischinfektion eine Plaut-Vincent-Angina verursachen.
Nichtpathogene Treponema-Arten sind T. denticola, T. minutum, T. refringens und T. phagedenis, die in der normalen Standortflora des Mundes, Verdauungstraktes sowie der Geschlechtsorgane zu finden sind. Bei einem mikroskopischen Erregernachweis können sie zu einer Verwechslung beitragen.[21][22]
Übertragung[Bearbeiten | Quelltext bearbeiten]
Treponema pallidum wird in der Regel über direkte sexuelle Kontakte übertragen. Es dringt dabei durch kleinste Läsionen der vaginalen, oralen oder analen Schleimhaut oder Haut in den Körper ein. Der Erreger kann auch über Verletzungen und Hautkontakt übertragen werden. Das frühe Auftreten syphilitischer Geschwüre am Zungengrund und am Kehlkopf hatte Ludwig Türck um 1866 nachgewiesen.[23] Die austretende Flüssigkeit aus den hochinfektiösen Geschwüren ist bei direktem Hautkontakt äußerst ansteckend. Während die Syphilis in den Stadien I und II (siehe unten: Stadien) ansteckend bis hochansteckend ist, ist die Infektiosität in den späteren Stadien wesentlich geringer.
Ein weiterer bedeutsamer Übertragungsweg ist die diaplazentare Übertragung, das heißt der Übertritt der Bakterien über die Plazenta auf das ungeborene Kind (Fötus). Die diaplazentare Übertragung ist ab dem vierten Schwangerschaftsmonat bis einschließlich der Geburt möglich und kann zu Abort, intrauterinem Fruchttod, Totgeburt oder einer Schädigung des Kindes führen. In Deutschland werden durch die im Rahmen der Mutterschaftsrichtlinien vorgeschriebenen Untersuchungen nahezu alle unbehandelten Syphilisfälle bei Schwangeren entdeckt und die Übertragung verhindert.
Infektionen durch nichtsterile Akupunkturnadeln, Injektionskanülen oder Bluttransfusionen spielen eine untergeordnete Rolle, da alle Blutspender auf die Krankheit getestet werden. Die in den Stadien I und II auftretenden hochinfektiösen Geschwüre und Papeln können aber gegebenenfalls zu einer Ansteckung ohne sexuelle Kontakte führen.
Epidemiologie[Bearbeiten | Quelltext bearbeiten]

Die Jahresinzidenzratio (Erkrankungswahrscheinlichkeit in einem Jahr) betrug um die Jahre 2004–2007 in Deutschland etwa 0,00004, in Europa und den USA unter 0,0003, weltweit etwa 0,002.
Die Syphilis ist eine weltweit verbreitete Infektionskrankheit. Die WHO schätzt die Zahl der Neuerkrankungen auf weltweit etwa zwölf Millionen Fälle jährlich, davon über 90 % in Entwicklungsländern, Stand 1999. Nach der Entwicklung des Penicillins gingen die Erkrankungszahlen im Verlauf des 20. Jahrhunderts deutlich zurück, was durch Behandlungsprogramme der WHO in stark betroffenen Regionen seit den 1950er Jahren gefördert wurde.[24]
In Industrieländern liegen die Schwerpunkte in den Großstädten; insbesondere homosexuelle Männer sind betroffen. 84 Prozent aller Angaben zu dem wahrscheinlichen Infektionsweg (angegeben bei 71,5 % der 3.698 Fälle 2011) entfielen auf solche Sexualkontakte.[25] Der Anteil der Männer unter den Betroffenen ist von 60 % in der Mitte des 20. Jahrhunderts auf über 85 % angestiegen. Die Anzahl der Fälle bei Frauen und heterosexuell infizierten Männern ist hingegen stabil geblieben.
In Deutschland werden vom Robert Koch-Institut registrierte diagnostizierte Neudiagnosen für 2019 mit 7889[26], für 2018 mit 7332, für 2017 mit 7476, für 2016 mit 7178, für 2015 mit 6834, für 2014 mit 5722, für 2013 mit 5017, für 2009 mit 2742, für 2004 mit 3352 angegeben. Die Zahl der Infektionen in Deutschland nimmt in den letzten Jahren also deutlich zu. Dabei ist die Inzidenz bei Frauen nur 1,1; bei Männern dagegen 18,1 Fälle pro 100.000 Einwohner und Jahr. Die Städte mit der höchsten Inzidenz sind Köln (57,8), Berlin (39,7) und München (30,2) jeweils pro 100.000 Einwohner und Jahr für das Jahr 2019. Das Stadium der 2019 dem RKI gemeldeten Fälle war folgendermaßen:
- 26,5 % primäre Syphilis
- 15,5 % sekundäre Syphilis
- 2,1 % tertiäre Syphilis
- 24,5 % Frühlatenz
- 1,1 % Spätlatenz
- 3 Fälle angeborener Syphilis[26][27] Die Inzidenz lag damit bei 3 bis 6 Neuinfektionen je 100.000 Einwohnern pro Jahr.[28][29] Syphilis tritt nicht selten als Koinfektion bei HIV-Infizierten in Erscheinung. In anderen Industrieländern ist die Situation vergleichbar.[21]
Die Rate der angeborenen Infektionen (konnatale Syphilis) ist sehr gering und liegt bei einigen wenigen Fällen im Jahr.[21]
Meldepflicht[Bearbeiten | Quelltext bearbeiten]
In Deutschland ist der direkte oder indirekte Nachweis des Erregers Treponema pallidum nichtnamentlich meldepflichtig nach § 7 Absatz 3 des Infektionsschutzgesetzes (IfSG). Meldepflichtig sind die Leitungen der Labore usw. (§ 8 IfSG). Nach dem Recht Sachsens besteht nach der Verordnung des Sächsischen Staatsministeriums für Soziales und Verbraucherschutz über die Erweiterung der Meldepflicht für übertragbare Krankheiten und Krankheitserreger nach dem Infektionsschutzgesetz eine namentliche Meldepflicht bezüglich Erkrankung und Tod an angeborener Lues.[30]
Nach dem österreichischen Geschlechtskrankheitengesetz ist die Erkrankung Syphilis beschränkt meldepflichtig (§ 4 in Verbindung mit § 1 Geschlechtskrankheitengesetz).
In der Schweiz[31] ist der positive laboranalytische Befund bei Aufforderung durch die Kantonsärztin oder den Kantonsarzt, den Fall zu melden, oder der Beginn einer antibiotischen Behandlung der Syphilis meldepflichtig. Zudem ist der positive laboranalytische Befund zu Treponema pallidum meldepflichtig. Beides dem Epidemiengesetz (EpG) in Verbindung mit der Epidemienverordnung und Anhang 1 bzw. Anhang 3 der Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen.
Klinisches Bild[Bearbeiten | Quelltext bearbeiten]
Stadienhafter Verlauf[Bearbeiten | Quelltext bearbeiten]
Frühsyphilis[Bearbeiten | Quelltext bearbeiten]
Primärstadium, Primärsyphilis, Lues I[Bearbeiten | Quelltext bearbeiten]
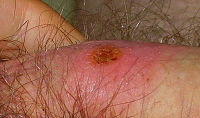
Drei bis vier Wochen nach der Ansteckung erscheint an der Stelle, an der die Bakterien in die Haut oder Schleimhaut eingedrungen sind, ein kleines, schmerzloses oder schmerzarmes, knötchenförmiges Geschwür, dessen Randbereich verhärtet ist. Deshalb wird das nach etwa einer Woche münzgroß gewordene Geschwür auch als harter Schanker (Ulcus durum) bezeichnet. Es handelt sich zunächst also um eine Lokalinfektion. Dieser Primäraffekt entsteht bei vaginalem Geschlechtsverkehr am Penis, an den Schamlippen oder in der Vagina. Bei Oralverkehr findet man es auch im Mund oder Rachen und bei Analverkehr im Enddarm. Das Geschwür ist gerötet und sondert eine farblose Flüssigkeit ab. Diese enthält viele Erreger, ist also äußerst ansteckend. Ein bis zwei Wochen später schwellen die benachbarten Lymphknoten an und es können Gelenk-, Muskel- und Knochenschmerzen auftreten. Von diesem Zeitpunkt an kann die Krankheit mit dem TPHA-Test nachgewiesen werden. Auch unbehandelt heilen die Geschwüre von selbst nach ca. 4–6 Wochen ab, weshalb die Erkrankung oft ignoriert oder nicht erkannt wird.
-
Harter Schanker an der Unterseite des Penis.
-
Schanker am Penisschaft aufgrund einer Treponema-pallidum-Infektion (primäres Stadium der Syphilis).
Sekundärstadium, Sekundärsyphilis, Lues II[Bearbeiten | Quelltext bearbeiten]
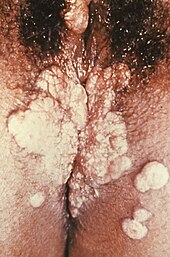
Acht bis neun Wochen nach der Ansteckung kommt es oft zu grippeartigen Beschwerden wie Fieber, Abgeschlagenheit oder Kopf- und Gliederschmerzen. Die Lymphknoten am ganzen Körper sind geschwollen (generalisierte Lymphadenopathie, Polyskleradenitis). Die Erkrankung ist nun in ein generalisiertes Stadium übergegangen. Nach zehn Wochen erscheint bei den meisten Erkrankten ein Hautausschlag (Exanthem). Zunächst sind es nur schwachrosa gefärbte Flecken, die sich in kupferfarbene Knötchen (Papeln) verwandeln. Breite Papeln, die besonders in Hautfalten auftreten, nennt man Condylomata lata. Wenn diese aufgehen und nässen, ist die austretende Flüssigkeit hoch infektiös. Seltener treten auch Schleimhautveränderungen im Mund (Enanthem, Plaques muqueuses) und an den Genitalien auf. Auch Augenentzündungen können auftreten. Manchen Patienten fallen die Haare aus (Alopecia specifica). Alle Hauterscheinungen (Syphilide) heilen nach ungefähr vier Monaten ab, so dass manche Patienten von ihrer Infektion wenig bemerken. Unbehandelt kommen sie innerhalb verschiedener Zeitabstände wieder. Typischerweise tritt bei allen Hauterscheinungen der Syphilis wenig bis kein Juckreiz auf.
In etwa 30 % einer unbehandelten Syphilis tritt im Laufe von Jahren eine Spontanheilung ein.[32] Bei unbehandelter und nicht spontan ausgeheilter Frühsyphilis kann die Erkrankung bei den Betroffenen in der folgenden Latenzzeit zu einem Stillstand kommen, wobei die Erreger sich jedoch weiterhin im Körper befinden. So kann sich nach Monaten oder Jahren aus der latenten Syphilis eine Spätsyphilis entwickeln. Der Infizierte ist ansteckend, auch wenn diese Gefahr sinkt, je länger der Patient beschwerdefrei bleibt.
Für eine Form der Spätsyphilis mit Robertson-Pupille, Aortitis und abgeschwächten Reflexen der Ober- und Unterschenkelmuskulatur sowie chronischer Meningoenzephalitis wurde früher der Begriff Babinski-Vaques-Syndrom verwendet.[33]
Spätsyphilis[Bearbeiten | Quelltext bearbeiten]
Tertiärstadium, Tertiärsyphilis, Lues III [Bearbeiten | Quelltext bearbeiten]

Drei bis fünf Jahre später sind nicht nur Eintrittspforte, Lymphknoten und Haut befallen. Die Erreger haben sich im ganzen Körper ausgebreitet und auch innere Organe wie Blutgefäßsystem, Atemtrakt, Rachen, Speiseröhre, Magen, Leber, Knochen und Muskeln befallen. Es bilden sich Knoten, die oft gummiartig verhärtet sind (Gummen, in der Einzahl Gumma). Die Bezeichnung als „Gummi“ geht auf Girolamo Fracastoro zurück, der das Symptom der erweichenden Knoten in seinem Lehrgedicht über die Syphilis so benannte.[34] Histologisch stellen sich Gummen als monozytär-destruierende, plasmazellhaltige Granulome dar.[35] Sie treten insbesondere an Haut, Schleimhaut und Knochen auf. Auf der Haut bilden sie mitunter große Geschwüre, am Gaumen entsteht unter Umständen eine Perforation zur Nasenhöhle. Besonders gefährlich ist ein syphilitischer Knoten an der Hauptschlagader (Aorta), verursacht von einer Entzündung in der mittleren und äußeren Wandschicht derselben (Mesaortitis luetica). Etwa 30 Jahre nach der Infektion kann ein solcher Knoten als Spätkomplikation zu einer leicht aufreißbaren Aussackung der Aorta (Aortenaneurysma) führen. Sollte diese Ausbuchtung reißen, verblutet der Betroffene innerlich. Zudem kann auch das zentrale Nervensystem[36] befallen sein.
Quartärstadium (Neurolues, Neurosyphilis), Lues IV[Bearbeiten | Quelltext bearbeiten]

Während die bei etwa 20 % der Betroffenen zehn bis zwanzig Jahre nach Beginn der Erkrankung auftretenden schweren neurologischen Störungen ursprünglich dem Tertiärstadium zugeordnet wurden, spricht die neuere Literatur auch von einem eigenständigen Quartärstadium (Lues IV). Ein Viertel der unbehandelten Patienten erkranken an chronischer Hirnentzündung (Syphilis cerebrospinalis), die zu Demenz führt. Zum Teil wird auch von einer erheblichen kurzzeitigen Steigerung der kognitiven mentalen Fähigkeiten der Infizierten berichtet.[37] Die Progressive Paralyse der Neurolues äußert sich durch den zunehmenden Abbau der intellektuellen Fähigkeiten, eine Ataxie und Sprachstörungen. Weiter werden das Rückenmark und seine austretenden Nerven so geschädigt, dass die Patienten zunächst Schmerzen haben, dann Schmerz und Temperatur nicht mehr wahrnehmen (Tabes dorsalis). Das Gehen und die Kontrolle über Blase und Darm sind gestört. Am Ende sind die Patienten gelähmt. Es kann auch zu einer Beteiligung des Sehnervs mit folgender Sehverschlechterung bis zur Erblindung kommen. Weiterhin treten Kreislauf-, Knochen- und Gelenkschäden (Charcot-Gelenke) auf. Dieser Verlauf wird in den westlichen Ländern dank ausreichender Therapie mit Antibiotika nur noch selten beobachtet. Außergewöhnliche sensitive oder psychische Veränderungen in dieser Phase wurden vielerorts beschrieben, aber nie systematisiert, so die übermäßige Steigerung der Libido und verschiedene Arten von Wahrnehmungsveränderungen.
Angeborene Syphilis (Lues connata, konnatale Syphilis)[Bearbeiten | Quelltext bearbeiten]
Im vierten bis fünften Schwangerschaftsmonat (also nach der Entwicklung des eigenen Immunsystems), kann ein Fötus an Syphilis erkranken. Als Folge hiervon kann es zu Tot-, Fehl- oder Frühgeburt kommen, zu Geburten von schwerkranken Kindern mit angeborener Syphilis, der Lues connata, oder aber zu Geburten scheinbar gesunder Kinder, bei denen noch keine Symptome augenfällig sind. Grob wird die Lues connata in zwei Formen unterteilt, wobei diese Beurteilung zum Teil erst rückwirkend getroffen werden kann.
Bei der Lues connata praecox (auch Syphilis connata praecox – frühzeitige angeborene Lues) sind die Leitsymptome wie folgt: blutige Koryza (Schnupfen), makulopapulöses Exanthem (fleckiger, an den Haaransätzen durch kleine Knötchen gekennzeichneter Ausschlag) und Pseudoparalyse. Darüber hinaus kann es zu blasigen Hautveränderungen (Pemphigus), Vergrößerung von Leber und Milz (Hepatosplenomegalie) und Osteochondritis (entzündlichen Knorpel-/Knochenerkrankungen) kommen, die das spätere Wachstum und Aussehen beeinflussen[38].
Bei Symptomen, die sich etwas später zeigen und über das zweite Lebensjahr hinaus sichtbar sind, spricht man dagegen von der Lues connata tarda (angeborene verzögerte Lues). Diese geht klassisch mit einer Hutchinson-Trias einher: Hornhautentzündung des Auges (Keratitis), Innenohrschwerhörigkeit und tonnenförmige Schneidezähne[39]. Zusätzlich kann durch die Zerstörung von Knorpel und Knochen der Nasenscheidewand der Nasenrücken einsinken, eine so genannte Sattelnase entstehen. Diese für die angeborene Syphilis typischen Merkmale werden auch Stigmata genannt. Vorsorgeuntersuchungen und frühzeitige Therapie können beide Erscheinungsformen der angeborenen Syphilis annähernd ausschließen.
Extragenitale Syphilis[Bearbeiten | Quelltext bearbeiten]
Die extragenitale oder Endemische Syphilis wird durch Treponema pallidum ssp. endemicum verursacht (s. o.). Sie kommt in Afrika und im mittleren Osten vor, wo sie Bejel genannt wird. Im Gegensatz zu Treponema Pallidum wird sie auch durch Gegenstände des täglichen Gebrauchs übertragen, die Eintrittspforte ist oft die Mundschleimhaut. Die Haut- und Schleimhautsymptome sind praktisch nicht von der venerischen Syphilis zu unterscheiden, allerdings sind Organe nur selten betroffen. Die serologischen Syphilis-Tests fallen positiv aus. Die Behandlung besteht wie bei der venerischen Syphilis in der Gabe von Benzylpenicillin.
Diagnostik[Bearbeiten | Quelltext bearbeiten]

Neben der Beobachtung der typischen Symptome (Anamnese und klinische Untersuchung) existieren verschiedene direkte und indirekte Nachweismethoden der Syphilis-Infektion. Der direkte Erregernachweis geschieht durch Dunkelfeldmikroskopie oder Silberfärbung von Sekreten. Sehr empfindlich ist der Immunfluoreszenz-Test. In Einzelfällen ist ebenfalls ein PCR-Nachweis möglich, nicht hingegen die Anzucht des Erregers. Bei unbekanntem Infektionszeitpunkt muss der Liquor cerebrospinalis auf eine mögliche Neurolues untersucht werden (Lumbalpunktion). Die indirekten Verfahren, die in aller Regel zur Diagnosestellung eingesetzt werden, beruhen auf dem serologischen Nachweis von Syphilis-Antikörpern im Patientenblut:[21]
Der TPHA (Treponema-pallidum-Hämagglutinations-Assay) ist ein Screening-Test (Suchtest) auf den Syphilis-Erreger: Blutserum des Patienten wird in Verdünnungsreihen mit Treponema-markierten Schafsblutkörperchen zusammengebracht; sind Antikörper gegen den Erreger vorhanden, verklumpt das Blut (vgl. Titerbestimmung). Eine Variante dieses Tests, bei der statt Schafsblutkörperchen Latexpartikel verwendet werden, bezeichnet man als TPPA (Treponema pallidum Partikelagglutinationstest). Der TPHA-Test ist frühestens vier bis sechs Wochen nach der Infektion positiv.
Der FTA-Abs-Test (Treponema-pallidum-Antikörper-Fluoreszenztest) ist ein Bestätigungstest bei positivem TPHA: Das Serum wird mit sogenannten Reiter-Spirochäten (apathogene Treponemen) zusammengebracht. Dabei werden kreuzreagierende Antikörper, die zu einem falsch-positiven Ergebnis führen, entfernt. Daher kommt das ABS im Namen des Tests: die „falschen“ (kreuzreagierenden) Antikörper werden absorbiert. Im nächsten Schritt wird eine Glasplatte, die mit abgetöteten Treponemen beschichtet ist, mit dem „absorbierten“ Serum des Patienten zusammengebracht. Die Bindung der Antikörper aus dem Patientenserum an die Treponemen auf der Glasplatte wird dann mit einem farblich markierten Antikörper in der Fluoreszenzmikroskopie sichtbar gemacht. Eine Variante dieses Tests, bei der nur IgM-Antikörper nachgewiesen werden, bezeichnet man als FTA-ABS-19S-IgM.
Der VDRL-Test (Venereal Disease Research Laboratory) dient als Test zur Verlaufskontrolle, Aktivitätsbeurteilung und Einschätzung der Behandlungsbedürftigkeit: In diesem Test werden Antikörper gegen Cardiolipin nachgewiesen, die nicht spezifisch für die Syphilis sind, sondern auch bei anderen Erkrankungen vorkommen (insb. Antiphospholipid-Syndrom). Er wird auch als CMT (Cardiolipin-Mikroflockungstest) bezeichnet.
Therapie[Bearbeiten | Quelltext bearbeiten]

Da Treponema pallidum auch nach 80 Jahren keine Resistenzen gegen Penicilline ausgebildet hat, sind diese die Mittel der Wahl zur Behandlung der Syphilis in allen Krankheitsstadien, insbesondere Penicillin G und Benzylpenicillin-Benzathin. Da sich die Treponemen langsam replizieren, ist – abgesehen von der Frühsyphilis[40] – eine Behandlungsdauer von mindestens 10–14 Tagen, in späten Stadien und bei Neurolues von 14–21 Tagen, notwendig. Im Primär-/Sekundärstadium ist alternativ auch eine einmalige höherdosierte Gabe möglich. Während in den frühen Stadien eine intramuskuläre Injektion ausreichend ist, kann bei einer Neurolues auf diese Weise kein ausreichender Wirkspiegel im Gehirn aufgebaut werden. In diesen Fällen ist darum im Rahmen eines stationären Krankenhausaufenthaltes eine intravenöse Gabe über drei Wochen notwendig. Penicilline sind auch zur Therapie der Lues connata und Erkrankungen während einer Schwangerschaft sowie bei HIV-Infektion angezeigt.
Bei Allergien wird auf andere Antibiotika wie Tetracycline, Makrolide oder Cephalosporine zurückgegriffen. Die Auswahl erfolgt je nach Krankheitsstadium und Begleitumständen. Beim Einsatz von Cephalosporinen muss mit Kreuzallergien in etwa 5–10 % der Fälle gerechnet werden.
Eine Nebenwirkung der Antibiotikatherapie der Syphilis ist die Jarisch-Herxheimer-Reaktion, welche insbesondere bei älteren Patienten oder länger bestehender Syphilis auftritt, meist in frühen Stadien, nur selten bei einer Neurolues. Dabei führt das schnelle Zerfallen der Treponemen beim Vorhandensein zahlreicher Erreger zum Freiwerden von Toxinen. Fieber, Kopf- und Muskelschmerzen und Hypotonie können die Folge sein, meist 2–8 Stunden nach Therapiebeginn. Die Jarisch-Herxheimer-Reaktion kann mit Kortison-Derivaten behandelt werden. Auch eine Prophylaxe ist so möglich.[41]
Bei Therapieerfolg zeigt sich ein deutlicher Rückgang der Antikörper. Therapiekontrollen sollten initial vierteljährlich, später jährlich mittels VDRL- und TPHA-Test erfolgen, bei Befall des Gehirns auch mittels der schon länger eingesetzten[42] Liquordiagnostik. In der Schwangerschaft werden monatliche Kontrollen empfohlen.[21][43]
Eine einmal überstandene Syphilis schützt jedoch nicht vor einer erneuten Infektion, da durch die Erkrankung keine überdauernden Antikörper gegen den Erreger entstehen und somit auch keine Immunität ausgebildet wird.[44]
Prävention[Bearbeiten | Quelltext bearbeiten]
Gegen die Syphilis gibt es keine Impfung,[32] auch wenn um 1850 bereits Impfversuche in Würzburg[45][46] unternommen worden sind. Durch die Anwendung von Kondomen beim Geschlechtsverkehr kann die Übertragungswahrscheinlichkeit der Syphilis und anderer Geschlechtskrankheiten wesentlich verringert werden. Wegen der gleichen Ansteckungswege tritt eine Syphilis-Erkrankung oft gemeinsam mit einer HIV-Infektion auf, es sollten also bei Vorliegen einer sexuell übertragbaren Erkrankung immer andere mit geprüft und ausgeschlossen werden. Die Benachrichtigung und serologische Untersuchung des Partners des Erkrankten bezeichnet man als Partner-Tracing.[47]
Eine Übertragung der Syphilis ist auch beim Oralverkehr möglich.
Geschichte[Bearbeiten | Quelltext bearbeiten]
Ursprung der Syphilis[Bearbeiten | Quelltext bearbeiten]
Über den Ursprung der Syphilis herrschte lange Zeit Uneinigkeit. Durch frühe Beschreibungen bei den Teilnehmern von Kolumbus’ zweiter Amerikareise und in zeitlicher Nähe der Reisen wurde angenommen, die Syphilis sei aus Amerika eingeschleppt worden (vgl. Columbian Exchange) und vorher in anderen Kontinenten völlig unbekannt gewesen. Spätere Forschung legt nahe, dass – vermutlich weniger gefährliche – Formen der Syphilis schon mindestens in der Antike in Europa bekannt waren. Vermutlich wurde jedoch ein südamerikanischer Stamm durch die spanischen Entdeckungsfahrten neu eingeschleppt, an den die europäische Bevölkerung über keine Anpassung verfügte (siehe unten). Bei den Azteken wurden bereits vor dem Eintreffen der Europäer Symptome der Syphilis[48] beschrieben.
Mit dem Wort Syphilis waren im 16. Jahrhundert möglicherweise neben der durch Treponema pallidum verursachten Krankheit auch andere Treponematosen wie Frambösie und Pinta gemeint. Auch die Gonorrhoe wurde manchmal noch nicht von der Syphilis unterschieden. Auch damalige Verwechslungen mit der Lepra (dem „Aussatz“) sind in einigen Fällen nicht ausgeschlossen.[49]
Ausbreitung Ende 15. Jahrhundert[Bearbeiten | Quelltext bearbeiten]

Ab dem Jahr 1493, in dem Christoph Kolumbus von seiner ersten Amerikaexpedition zurückkehrte, fielen in spanischen Hafenstädten wie Barcelona Fälle einer damals als neuartig erscheinenden Erkrankung auf. Der spanische Arzt Ruy Díaz de Isla wollte die ersten Fälle unter den 1496 zurückgekehrten Teilnehmern der zweiten Reise von Kolumbus ausgemacht haben.
Die von 1495 bis 1500 als Geschlechts- und Volkskrankheit erkannte[50] Erkrankung verbreitete sich rasch in den Hafenstädten des westlichen und mittleren Mittelmeeres, so auch in Neapel, das damals zur Krone von Aragonien gehörte und somit einen direkten personellen Austausch mit Barcelona hatte. 1494 brach der französische König Karl VIII. mit einem zusammengewürfelten, mehrheitlich aus in Burgund rekrutierten Söldnern bestehenden Heer nach Italien auf, um seine Erbansprüche auf das Königreich Neapel durchzusetzen. Nach einer kurzen Belagerung wurde Neapel am 22. Februar 1495 eingenommen. Bereits im Frühsommer 1495 gab Karl VIII. Neapel jedoch wieder auf, da er eine Einkesselung durch seine Gegner befürchten musste. Während der Besatzung Neapels war es zu einem ersten größeren Syphilisausbruch unter den Truppen Karls gekommen, der sich nach dem Rückzug ab Oktober 1495[51] auf Mittel- und Norditalien sowie die Herkunftsländer der Söldnertruppen ausweitete. Die italienischen Ärzte nannten in der Folge die vor allem durch Geschwüre auffallende Krankheit Franzosenkrankheit (morbus gallicus), die französischen Mediziner sprachen von einer italienischen Krankheit. Bemerkenswert war die hohe Virulenz des Erregers. In der Folge des Syphilisausbruches von Neapel überzog innerhalb von fünfzig Jahren eine Syphilis-Epidemie die Alte Welt. So wurde beispielsweise die etwa 20.000 Einwohner zählende Stadt Straßburg 1496 davon befallen (von dem Prediger Johann Geiler von Kaysersberg wurde die Krankheit allerdings als „Blattern“ bezeichnet).[52] Die Epidemie schwächte sich dann aber infolge eines Virulenzverlustes deutlich ab und setzte sich auf unterschiedlich hohem Niveau bis in die heutigen Tage fort.
Miasma-Theorie und astrologische Erklärung[Bearbeiten | Quelltext bearbeiten]
In Deutschland war in der frühen Neuzeit die Miasma-Theorie verbreitet. Man glaubte, so auch geschildert in dem Syphilis-Gedicht (Buch 1, Verse 220 ff.) von Fracastoro, für den die astrale Ätiologie der Syphilis feststand, dass die seltene Konjunktion der Planeten Saturn und Jupiter am 25. November 1484 im Zeichen des Skorpions und Hause des Mars die Ursache der Epidemie gewesen sei. „Der gute Jupiter unterlag den bösen Planeten Saturn und Mars und das Zeichen des Skorpions, dem die Geschlechtsteile untergeben sind, erklärt, weshalb die Genitalien der erste Angriffspunkt der neuen Krankheiten waren.“[53][54][55]
Verschmelzungstheorie[Bearbeiten | Quelltext bearbeiten]
Paracelsus glaubte an die Entstehung durch den Geschlechtsakt eines leprösen Mannes mit einer tripperkranken Frau. Letztlich war eine religiöse und sozialkritische Erklärung der Syphilis, dass es sich bei dieser Erkrankung um eine Geißel Gottes für die notorischen Sünden der Welt handele.
Kolumbus-Theorie[Bearbeiten | Quelltext bearbeiten]
Der österreichische Arzt Leonhardus Schmaus folgerte 1518 aus der Tatsache, dass die Syphilis durch das amerikanische Guajak-Holz, welches möglicherweise schon vor 1504 in Spanien bekannt war, geheilt wird, die Krankheit müsse aus Amerika stammen.[56][57] Der spanische Arzt Ruy Díaz de Isla verfasste zwischen 1510 und 1520 einen Bericht, der erst 1539 veröffentlicht wurde. Darin beschrieb er, dass er im Jahr 1493 einige Mitglieder von Kolumbus’ Schiffsmannschaft nach ihrer Rückkehr aus Mittelamerika wegen syphilitischer Geschwüre behandelt habe. Diese Art von Geschwüren habe er vorher nie in seiner Praxis gesehen. Er schloss daraus, dass diese neue Krankheit von der Insel Hispaniola (Dominikanische Republik und Haiti) nach Europa importiert worden sei.[58] Auch Gonzalo Fernández de Oviedo, der von 1514 bis 1556 achtmal den Atlantischen Ozean überquerte und 42 Jahre in Mittelamerika zubrachte, schrieb in seiner Historia general y natural de las Indias Occidentales …, es sei sicher, dass die Erkrankung aus Westindien stamme und von den Seeleuten des Kolumbus nach Europa gebracht wurde.[59] Bartolomé de las Casas, ein Gegner von Oviedo in Beziehung auf dessen Stellung zu der Behandlung der Indianer, bezeugte trotzdem ausdrücklich Oviedos These vom amerikanischen Ursprung der Syphilis.[60] Noch Jean Astruc bekräftigte die Kolumbus-Theorie in seiner zuerst 1736 erschienenen umfangreichen Abhandlung über die Geschlechtskrankheiten, welche bis weit ins 19. Jahrhundert als Referenzwerk galt.[61]
Präkolumbische Theorie[Bearbeiten | Quelltext bearbeiten]
Der italienische Humanist Niccolò Leoniceno hatte bereits 1497 erklärt, dass die Beschreibung ulcerierender Erkrankungen des Penis durch antike Autoren den Schluss zuließen, dass es sich bei der Syphilis um eine sehr alte europäische Erkrankung handele.[62] Unter Bezug auf Leoniceno argumentierten der portugiesische Arzt António Nunes Ribeiro Sanches (1752)[63][64] und der deutsche Arzt Philipp Gabriel Hensler (1790)[65] im ausklingenden 18. Jahrhundert gegen die Kolumbus-Theorie.
Der Engländer Simon Mays gründet eine zunächst heftig umstrittene präkolumbische Theorie auf Knochenfunde, die auf die Zeit von 1296 bis 1445 datiert wurden. Spezifische Veränderungen an den Knochen lassen seiner Ansicht nach mit großer Sicherheit auf eine Infektion mit Syphilis schließen. Die bedeutendsten Funde dieser Art stammen aus Riverhall, Essex, in England. Demnach trat die Syphilis also bereits deutlich früher als 1495 zuerst in England auf.
Weiterhin wurden im Bereich der Kirche eines zerstörten Klosters der englischen Hafenstadt Kingston upon Hull drei Skelette gefunden, die nach Ansicht der Experten eindeutige Spuren einer fortgeschrittenen Syphiliserkrankung aufweisen.[66][67] Durch diese Befunde wurde die Forschung motiviert, nunmehr intensiver in Europa nach weiteren Spuren der Syphilis aus der Zeit vor 1495 zu suchen. In Süditalien entdeckten Archäologen bei Ausgrabungen in Metapont, einer griechischen Siedlung aus dem 6. Jahrhundert v. Chr., viele Knochen mit den klassischen Anzeichen der Syphilis. Dabei konnte erstmals auch in Europa bei einem Kinderskelett an den zugehörigen Zähnen eine nur von der Syphilis verursachte Querfurche nachgewiesen werden. Solche Zahnspuren entstehen nur, wenn ein Kind von seiner Mutter während der Schwangerschaft oder unter der Geburt mit dem Erreger der Syphilis infiziert worden ist.[68] Sowohl bei der Suche nach Anzeichen dieser Erkrankung in Pompeji als auch bei Knochenfunden aus dem 13. Jahrhundert in der Türkei[69] wurde man ebenfalls fündig. Diese Funde schienen zu belegen, dass die schwere Erkrankungsform der Syphilis in Europa auch schon lange vor dem 15. Jahrhundert anzutreffen und nicht erst von den Conquistadoren aus Lateinamerika eingeschleppt worden war.[70][71] Bei einer genaueren Durchsicht der Publikationen von bis dahin 54 Fällen einer angenommenen Syphilisinfektion in der Alten Welt vor Kolumbus kamen andere Forscher jedoch zu dem Ergebnis, dass entweder die diagnostischen Kriterien einer tertiären Syphilis bei strikter Prüfung nicht erfüllt waren, oder dass in den Fällen mit tatsächlicher Kriterienerfüllung die Radiokohlenstoffdatierungen durch den sogenannten Reservoireffekt verfälscht waren.[72][73]
Bei Ausgrabungen am Domplatz in St. Pölten konnten Forscher des Departments für Gerichtsmedizin und des Zentrums für Anatomie und Zellbiologie (Knochenlabor) der MedUni Wien mehrere Fälle von wahrscheinlich kongenitaler Syphilis aus der Zeit zwischen 1320 und 1390 morphologisch (strukturell) nachweisen, wobei Veränderungen des Gebisses von Skeletten aus dem 14. Jahrhundert als Grundlage dienten. „Wir konnten die so genannten Hutchinson-Zähne mit zentralen Einkerbungen und konvergierenden Rändern sowie die Maulbeer- oder Knospenform bei Mahlzähnen nachweisen, die charakteristisch für die Syphilis sind“, erklären die Studienautoren Kanz und Großschmidt (Abteilung für Zell- und Entwicklungsbiologie). Der morphologische Nachweis soll nun im nächsten Schritt sowohl molekularbiologisch als auch mithilfe der Proteomik untermauert werden. Vor allem aus der proteomischen Untersuchung erwarten sich die Wissenschaftler weitere Rückschlüsse, da die DNA der Syphilis sehr schnell zerfällt.[74]
Kombinationstheorie[Bearbeiten | Quelltext bearbeiten]
Auch der Ansatz, dass der Syphilis-Erreger in verschiedenen pathogenen Stämmen sowohl in der Alten als in der Neuen Welt vor Kolumbus existierte, wurde verfolgt.[75] Durch molekularbiologische Untersuchungstechniken gewonnene Forschungsergebnisse deuten darauf hin, dass von den Schiffsbesatzungen der spanischen Entdecker erstmals ein südamerikanischer Stamm des Bakteriums Treponema pallidum nach Europa eingeschleppt wurde. Dieser hat sich anschließend sehr schnell ausgebreitet, da die europäische Bevölkerung an diesen Erregerstamm keinerlei Anpassung aufwies.[76][77]
Weiterhin gibt es Hinweise, dass die Syphilis in einer harmloseren Form, als Hautkrankheit, schon im alten Griechenland oder im präkolumbischen Amerika existierte, und die Wissenschaftler vermuten, dass der Erreger im Verlaufe der frühen Menschheits- und Zivilisationsentwicklung bei zunehmender Anwendung von Körperpflege (Hygiene) weltweit in den verschiedenen Kulturen zu der für den Menschen so gefährlichen Form der Syphilis mutierte. Eine neue Studie bekräftigt diese Theorie.[78][79]
Beschreibungen der Syphilis Ende 15. Jahrhundert[Bearbeiten | Quelltext bearbeiten]

Im ausgehenden 15. Jahrhundert wurde die Syphilis wiederholt in gedruckten Traktaten beschrieben. Der erste gedruckte medizinische Text datiert von 1495. Die ersten zehn Traktate über die Syphilis (in den deutschsprachigen Texten[80] auch als Französische Krankheit[81] bezeichnet) stammen noch aus den letzten fünf Jahren des 15. Jahrhunderts. Druckorte waren die ersten Ausbreitungsgebiete der neuen Seuche: Italien, Deutschland und Spanien. Der erste französische Traktat folgte 1501.[82]
Konrad Schelligs Consilium 1495 oder 1496 stand am Anfang. Es folgten Grünpecks Tractatus de pestilentia scorra von 1496.[83] Der bedeutende Humanist und Arzt Niccolò Leoniceno aus Vicenza ging ab 1495 in seinen Vorlesungen an der Universität Ferrara auf die Epidemie ein. 1497 veröffentlichte er in Venedig die erste wissenschaftliche Abhandlung über die Krankheit, die er als Morbus gallicus („gallische Krankheit“) bezeichnete.[84] Leoniceno empfahl eine topische Anwendung von Quecksilbersalzen, da er von einer Erkrankung der Haut ausging. Die Empfehlung der Quecksilberanwendung bei Hauterkrankungen wurde von ihm aus arabischen Quellen übernommen. Noch 1497 erschienen der Tractatus de pustulis des schwäbischen Leibarztes Johannes Widmann und De morbo quem Gallicum nuncupant von Corradino Gilino. 1498 folgten Bartholomäus Stebers A malafranzos, morbo Gallorum, praeservatio et cura, Natale Montesauros De dispositionibus, quas vulgares mal franzoso appellant, Antonio Scanarolis Disputatio utilis de morbo Gallico und des spanischen Hofarztes Francisco López de Villalobos umfangreiche Monographie Somario de la medicina con un tratodo sobre las pestiferas bubas über die Syphilis. López de Villalobos berichtete den 1495 bereits vermuteten[85] sexuellen Übertragungsweg, die Hautmanifestationen und die Spätkomplikationen der Erkrankung. Auch er empfiehlt die topische Anwendung von Quecksilbersalzen.
Als zweites verbreitetes Mittel gegen die Syphilis kam im 16. Jahrhundert das Guajakharz (siehe unten) zum Quecksilber hinzu.[86] Vorherige Behandlungsversuche etwa mit Vermeidung von Sumpfgebieten, mit Aderlass, mit Anwendung von Thymian, Meerzwiebeln oder Koloquinten bleiben meist wirkungslos.[87]
Am 25. Februar 1500 schilderte Valentin Krauss (genannt Crusius), ein Arzt, Senator und Stadtrichter aus Kronstadt in Siebenbürgen in einem Brief an Conrad Celtis die ersten Syphilisfälle Kronstadts (So schrieb er „Gallus apud nos primum incipit saevire atrociter“).[88]
Abgrenzung von der Gonorrhoe[Bearbeiten | Quelltext bearbeiten]
Der Unterschied zwischen Harnröhrenausfluss und Samenfluss war bereits dem persischen Arzt Haly Abbas im 10. Jahrhundert bekannt.[89]
Der schottische Chirurg und Anatom John Hunter (1728–1793) versuchte 1767 in einem Aufsehen erregenden Selbstversuch, Syphilis und Gonorrhoe als unterschiedliche Ausformung einer einzigen Krankheit zu belegen, indem er Eiter aus der Harnröhre eines Tripperkranken mit einem Skalpell in seinen eigenen Penis einbrachte. Aufgrund eines methodischen Fehlers (der Spender war mit beiden Erkrankungen infiziert) glaubte Hunter, der typische syphilitische Symptome entwickelte, den gemeinsamen Ursprung bewiesen zu haben. Der Irrtum wurde erst fünfzig Jahre später aufgedeckt, jedoch wurden noch im 19. Jahrhundert von Geschlechtskrankheiten verschiedener Art betroffene Patienten als „Syphilitische“ bezeichnet.[90] Hunter starb 1793 an den Spätfolgen seines Experimentes.
Dass es sich bei Syphilis und Gonorrhoe um unterschiedliche Erkrankungen, wovon 1774 auch der Mediziner Johann Clemens Tode überzeugt[91] war, und bei der Gonorrhoe um eine eigenständige Krankheit handelt, wurde erstmals 1837 durch den französischen Arzt Philippe Ricord nachgewiesen und 1838[92] publiziert.[93] Bis zu diesem Zeitpunkt wurden die syphilitische und die gonorrhoische Erkrankung als morbus venereus (bzw. „Lustseuche“[94]) zusammengefasst.[95][96] Der an der Universität Breslau angestellte Assistenzarzt Albert Neisser entdeckte im Jahre 1879 erstmals die Gonokokken im Urethralabstrich eines Patienten.[97]
Neuere Geschichte der Erkrankung[Bearbeiten | Quelltext bearbeiten]
Diagnostische Verfahren und Erregernachweis[Bearbeiten | Quelltext bearbeiten]
Fritz Schaudinn und Erich Hoffmann gelang 1905 der erste mikroskopische Nachweis der Treponemen,[98] die Reinzüchtung des Syphiliserregers Treponema pallidum erstmals 1911 dem japanischen Bakteriologen Noguchi Hideyo.[99] Der Japaner war es auch, der zwei Jahre später erstmals einen Zusammenhang zwischen der Infektion mit Treponema pallidum und der progressiven Paralyse sowie Tabes dorsalis herstellen konnte, da er die Treponemen im Gehirn und im Knochenmark nachgewiesen hatte.[100]
August Wassermann, Albert Neisser und Carl Bruck entwickelten 1906 ein auf der Arbeit von Jules Bordet[101] aufbauendes Nachweis-Verfahren (Wassermann-Test zur Überprüfung auf die Wassermannsche Reaktion oder Wassermannsche Syphilisreaktion), bei welchem bei der Syphilis in Blut oder Liquor cerebrospinalis auftretende Antikörper (Reagine)[102] mit Cardiolipin reagierten, das aus Rinderherzen gewonnen wurde.[103][104] Die Wassermannsche Reaktion stellt eine Modifikation der Komplementbindungs-Reaktion dar, die von Jules Bordet und Octave Gengou entwickelt wurde. Erstmals stand damit eine serologische Möglichkeit[105] zur Verfügung, eine Syphilis-Infektion frühzeitig zu diagnostizieren.[106] Der Nachweis mit diesem Verfahren ist jedoch relativ unspezifisch und produzierte viele falsch-positive Ergebnisse. In den 1930er Jahren entwickelte William Augustus Hinton den Hinton-Test, der auf Flockung beruht und etwas spezifischer war. Beide Nachweismethoden sind heute durch modernere Verfahren ersetzt.
Entwicklung von Behandlungsverfahren[Bearbeiten | Quelltext bearbeiten]

Die Syphilis wurde bis zum Anfang des 20. Jahrhunderts vor allem mit dem giftigen Quecksilber behandelt, mit dem man den Körper des Erkrankten großflächig bestrich, was neben anderen unerwünschten Wirkungen gewöhnlich zu einem vollständigen Ausfall der Körperbehaarung sowie sämtlicher Zähne führte und den rapiden Verfall sämtlicher Körperfunktionen einleitete (siehe auch Quecksilbervergiftung),[107] oder aber mit der Pastille Pilula hydrargyri, im Englischen auch als „blue mass“ bezeichnet, einem im 17. bis zum 19. Jahrhundert auf Quecksilber basierenden Medikament. Bereits 1783 und nochmals 1811 publizierte der Mediziner Franz Joseph von Besnard (1749–1814), Leibarzt des Königs von Bayern, Warnschriften vor dieser gefährlichen Therapie.
Neben der Behandlung mit Substanzen wie Quecksilber und Kalomel wurden sogar Lösungen von Quecksilber(II)-chlorid zur Syphilistherapie ab den 1880er Jahren auch in die Haut (subkutan)[108] gespritzt.[109][110]
Das Quecksilber war bereits mehrere Jahrhunderte zuvor als mehr oder weniger wirksames Therapeutikum gegen Lepra und verschiedene andere Hauterkrankungen angewandt worden. Konrad Schilling (1448–1508) war textlich der Erste, der in seinem Werk Consilium in morbum gallicum (um 1488–1496) über die externe Quecksilber-Therapie bei der Syphilis berichtete. Hiernach wurde auch von anderen Ärzten, so Antonio Benivieni (1440–1502), der in Florenz herausgefunden hatte, dass Syphilis von der Mutter auf das Kind übertragen werden kann,[111] Hieronymus Fracastorius (1478–1553), Pedro Pintor (1423–1503) und Johannes Widmann (1440–1524), über den erfolgreichen Einsatz des Quecksilbers als Externa geschrieben. Später führten auch Bader und Quacksalber diese Therapieform durch. Die Quecksilber-Applikation erfolgte zumeist in Form von Einreibungen (etwa mit der grauen Quecksilbersalbe und anderen quecksilberhaltigen Salben[112]), durch orale Aufnahme sowie auch durch Inhalation der Räucherungen mit Quecksilber.
Die südamerikanischen Indianer verfügten über eine kombinierte Syphilistherapie, die ihnen in der Regel auch Heilung verschaffte, denn die Krankheit verlief bei ihnen weniger schwer als bei Europäern. Sie verwendeten Abkochungen aus dem Holz oder der Rinde des Guajakbaumes (Guaiacum officinale und G. sanctum) oder der Sarsaparillewurzel (Smilax regelii u. a. Arten) in Kombination mit einem Schwitzbad und einer Fastenkur. Das Schwitzbad, dem sich die Indianer nach Einnahme von Guajak unterzogen, bestand in einer gezielten Heißbedampfung der äußeren Genitalien. Der deutsche Humanist Ulrich von Hutten, der die bereits Fracastoro bekannten schlafraubenden Knochenschmerzen (dolores osteocopi nocturni) schilderte, erprobte diese Methode im Selbstversuch und beschrieb sie in seinem 1519 erschienenen Werk De guajaci medicina et morbo gallico liber unus („Über das Medikament Guajak und die gallische Krankheit“). Tatsächlich trat durch die Behandlung zeitweilig eine Verbesserung ein, Hutten ging aber wohl dennoch an der Syphilis zugrunde. Die Therapie der Syphilis mit der „Holzkur“[113] wurde auch um 1710[114] noch durchgeführt.
Das Guajakholz und dessen Entdeckung durch Ureinwohner der neuen Welt mit Hilfe der Nymphe Ammerice auf der Insel „Ophyre“ (angelehnt an das antike Ophir) wird auch im dritten Buch von Fracastoros 1530 erschienenen Lehrgedicht über Syphilis als Heilmittel genannt.[115]
Auch Lobelin, ein im Indianertabak („Lobelia syphilitica“) enthaltenes Alkaloid, fand als Antisyphilitikum[116] Verwendung bei Syphilis.[117]
1892 verursachte Albert Neisser einen der ersten deutschen Medizinskandale, indem er auf der Suche nach einer Serumtherapie Krankenhauspatientinnen mit Syphilis angesteckt hatte.[118] Bereits 1844 hatte Joseph-Alexandre Auzias-Turenne (1812–1870), ein in Pertuis geborener Assistent von Philippe Ricord in Paris, über seine Tierversuche zur Übertragung der Syphilis berichtet, woraus er eine Theorie zur prophylaktischen „Syphilisation“ ableitete. An die Wirksamkeit dieser falschen[119] Hypothese, deren praktische Anwendung in französischen Krankenhäusern ihm jedoch verboten wurde, glaubte er bis zu seinem Tod.[120]

Den Stand der therapeutischen Möglichkeiten Ende des 19. Jahrhunderts fasste der österreichische Hautarzt Eduard Lang (1841–1916) zusammen.[121] Versuche mit Arsenpräparaten wie Atoxyl und Arsacetin sowie dem nur im Tierversuch erfolgreichen „Präparat 418“ (Arsenophenylglycin), die 1907/1908 durch Paul Uhlenhuth und Paul Ehrlich entwickelt und getestet worden waren, scheiterten vor allem an den schwerwiegenden Nebenwirkungen.[122] 1909 entwickelten Sahachiro Hata und Paul Ehrlich die organische Arsenverbindung Arsphenamin (Salvarsan), mit der erstmals eine gezielte chemotherapeutische Behandlung der Syphilis versucht wurde.[123][124] In den Folgejahren wurden mit dem Ziel besserer Verträglichkeit Abkömmlinge der Substanz entwickelt, so zum Beispiel Neosalvarsan und Solusalvarsan sowie Spirotrypan. Eine weitere Arsenverbindung, die in den USA zeitweise zur Behandlung der Neurosyphilis eingesetzt wurde, war das von Walter Abraham Jacobs und Michael Heidelberger am Rockefeller Institute for Medical Research entwickelte Tryparsamid. Ein weiterer Salvarsanabkömmling war die Arsenverbindung Neo-Arsoluin.[125] Die Arsenpräparate wurden Mitte des 20. Jahrhunderts weitgehend von modernen Antibiotika wie dem Penicillin verdrängt, das bis heute die Behandlungsgrundlage der Syphilis darstellt.[126]
Ehrlich suchte gezielt nach einem Medikament, zu dessen Wirksamkeit er zuerst eine Theorie entwickelte. Kern seiner Theorie war, dass die für die Immunabwehr zuständigen Zellen bestimmte Rezeptoren besäßen, an die Gifte oder Erreger andocken sollten, was schließlich die Produktion von Antikörpern auslöse. Erreger und Rezeptor passten dabei zueinander wie ein Schlüssel in das Schloss. Ehrlichs Idee war, dieses Prinzip umzukehren und für die Bekämpfung des Krankheitserregers zu nutzen. Es galt, die Rezeptoren des Erregers aufzuspüren, an die nun nicht Antikörper, sondern Medikamente andocken sollten, um ihre tödliche Giftfracht in das Bakterium einzuschleusen. Der Erreger würde nun mit chemischen Stoffen traktiert, und gleichzeitig sollten körpereigene Zellen möglichst wenig in Mitleidenschaft gezogen werden.
Auf der Grundlage dieses theoretischen Konzepts prüften Ehrlich und sein Assistent über 600 Arsenverbindungen auf die geforderten Eigenschaften hin, bis ihnen im September 1909 der entscheidende Durchbruch gelang[127]. Die Verbindung mit der chemischen Bezeichnung m-Diamino-p-dioxyarseno-benzoldichlorhydrat erzielte bei Tierversuchen verblüffende Ergebnisse. Zum ersten Mal schien es möglich, die Syphilis wirkungsvoll zu behandeln. Schon bald erwies sich, dass das Medikament Salvarsan zu schwersten Nebenwirkungen führte. Überdies wurde es bei falscher Lagerung giftig. Ehrlich optimierte das Medikament. 1911 gelang es, ein Salvarsanpräparat herzustellen, das nur noch knapp 20 % Arsen enthielt, in seiner Wirkung aber auch schwächer als das alte Salvarsan war. Zwischen 1914 und 1930 wurde (etwa durch Carl Voegtlin 1923[128]) die Relevanz der Tierversuche aus dem Speyer-Haus bezweifelt und Salvarsan von verschiedenen Autoren als toxisch und grundsätzlich gefährlich für den Menschen eingestuft.[129][130][131]
Zu Beginn des 20. Jahrhunderts fand man heraus, dass Treponema pallidum Temperaturen von über 41 °C nicht überlebt. 1917 impfte der Österreicher Julius Wagner-Jauregg, Direktor der Niederösterreichischen Landesheil- und Pflegeanstalt für Nerven- und Geisteskranke in Wien, neun an Progressiver Paralyse erkrankte Patienten mit dem Blut eines Malaria-Kranken. Er beobachtete eine Wirkung, die erheblich günstiger war als bei allen bisher eingesetzten Therapieverfahren, und arbeitete eine mit Arsphenamin kombinierte Vorgehensweise aus (Malariatherapie), für deren Entdeckung ihm 1927 der Nobelpreis für Medizin verliehen wurde.[132]
Die Effektivität der Behandlung von Syphilis mit Penicillin wurde zuerst 1943 von John F. Mahoney in den USA nachgewiesen; bereits 1944 war die Behandlung in den US-Streitkräften eine Standardtherapie.[133][134]
Tuskegee-Syphilis-Studie[Bearbeiten | Quelltext bearbeiten]

In Tuskegee in den USA wurde von 1932 bis 1972 eine Langzeitstudie durchgeführt,[135] in welcher an etwa 400 schwarzen und gleichzeitig meist armen und analphabetischen Einwohnern mit bekannter Syphilis die Spätfolgen der unbehandelten Infektion beobachtet werden sollten. Dabei wurde den Probanden auch nach der verbreiteten Einführung der Penicillin-Therapie ab 1947 diese bewusst vorenthalten; die beobachteten Personen wurden weder über die Studie selbst informiert noch darüber, dass in der Zwischenzeit eine effektive Behandlungsmöglichkeit zur Verfügung stand. Nachdem im Juli 1972 die Presse über den Versuch berichtet hatte, wurde die Studie von einer eigens eingesetzten Kommission als ethisch ungerechtfertigt bewertet und im Herbst desselben Jahres abgebrochen.[136] Im Jahr 2010 wurde ein weiterer Syphilis-Menschenversuch bekannt, der von den USA in Guatemala 1946 bis 1948 finanziert und durchgeführt worden war.[137]
Politisierung des Syphilis-Begriffs[Bearbeiten | Quelltext bearbeiten]
Ab dem 19. Jahrhundert, insbesondere im Nationalsozialismus, wurde der Begriff der Syphilis antisemitisch, antifeministisch und rassistisch aufgeladen. Die Syphilis wurde zur Chiffre für als „dekadent“ wahrgenommene zivilisatorische Entwicklungen. Die „Syphilisation“ oder „Syphilisierung“ wurde zum antisemitischen Code einer angenommenen „Vergiftung“ des „Volkskörpers“. Dieser Sprachgebrauch wurde beispielsweise in Propagandamaterial der Nationalsozialisten verwendet und auch von Hitler selbst mehrmals aufgegriffen. „Besonders der Syphilis gegenüber kann man das Verhalten der Volks- und Staatsleitung nur mit vollkommener Kapitulation bezeichnen“, heißt es hierzu in Mein Kampf (1933; S. 269), ehe dann Klartext folgt im Blick auf Kommendes, zusammenfassend geredet: Von der Syphilis und der in ihr sich dokumentierenden Rücksichtslosigkeit im geschlechtlichen Verkehr sowie der Kosten derselben bei unheilbar Erkrankten führt ein gerader Weg in die Euthanasie und nach Auschwitz.[138] Dabei verband man die Syphilis mit einem modernen, zumal bei französischen Literaten um Jules de Goncourt, der 1870 der Syphilis erlag,[139] sowie seinen Bruder Edmond de Goncourt verbreiteten Lebensstil, der zumindest der Idee nach z. B. vom 1889 in Turin zusammengebrochenen Syphilitiker Friedrich Nietzsche[140] oder dem Schriftsteller Guy de Maupassant aufgegriffen wurde. Einem derartigen Lebensentwurf wurde eine völkische und rassenhygienische Sicht einer „deutschen Kultur“ entgegengesetzt. Dabei wurden insbesondere Verbindungen zwischen einem libertären Sexualleben in Großstädten und der Krankheit hergestellt.[141] Im Diskursatlas Antifeminismus wird dies so zusammengefasst: „Sowohl in der Warnung vor einer (Früh)Sexualisierung als auch vor einer künstlerischen ‚Entartung‘ wird mit der Metapher einer ‚geistig/kulturelle Syphilis‘ der ‚jüdische Kulturbolschewismus‘ beschrieben, der auf einen ‚dekadenten Verfall‘ der ‚deutschen Hochkultur‘ hinarbeite.“[142]
Heutzutage findet sich eine Wiederaufnahme des Konzeptes um versifft[143] in der Verwendung des rechten Kampfbegriff „linksversifft“ (bzw. „linksgrünversifft“).[144] Dieser wurde zunächst von dem rassistischen Portal PI-News geprägt und später u. a. von dem rechten Autor Akif Pirinçci und dem rechten Blog Die Achse des Guten übernommen. Auch von dem damaligen AfD-Bundesvorsitzenden Jörg Meuthen wurde diese Begrifflichkeit in einer Rede 2016 verwendet.[142][144]
Die Syphilis in der Kunst[Bearbeiten | Quelltext bearbeiten]
Die Auseinandersetzung mit der Syphilis entstand bei vielen Autoren, angefangen bei Hutten allein schon aus dem Motiv der Selbstbetroffenheit.
- Sebastian Brant: De pestilentiali scorra sive mala de Franzos – lateinisches Flugblatt von 1496, gewidmet Johannes Reuchlin.[145] Eine Umdichtung dieses Gedichts „über die pustulöse Pest oder die wilden Warzen“ verfasste der Dermatologe und Medizinhistoriker Ernst Alfred Seckendorf, und auch in Dichter und Ärzte[146] von Raphael Finckenstein findet sich auf S. 74–76 eine Übersetzung.[147]
- Die Hymne Carmen […] ad clementissimam dominam nostram Mariam von Conrad Reitter, erschienen in Mortilogus. F. Conradi Reitteri Nordlingensis Prioris monasterii Caesariensis Epigrammata ad eruditissimos vaticolas (Augsburg 1508) und übersetzt von Seckendorf („Des J. Conrad Reitter Hymnus an unsere liebliche Herrin Maria, daß sie uns unversehrt vor der gallischen Krankheit bewahre“[148]).[149]
- Das Lehrgedicht des Fracastoro aus dem 16. Jahrhundert Syphilidis sive morbi gallici libri tres reiht sich in vergleichbare didaktische Schriften der Renaissance ein.
- Als eigenständiges wiederkehrendes literarisches Motiv taucht die Syphilis erstmals im 17. Jahrhundert in den Schelmenromanen der Barockliteratur auf z. B. bei Grimmelshausen, der seine Courasche an Syphilis erkranken lässt. (Simplicius hingegen erkrankt nicht an Syphilis, sondern an Pocken.)
- Die gelungenste Darstellung im 18. Jahrhundert ist die Figur des Pangloss in Voltaires Candide. Voltaire erdichtet dazu als Satire auf adelige Stammbäume eine lückenlose Infektionskette seit Kolumbus. Pangloss entwickelt gar eine Rechtfertigung der Syphilis in der besten aller Welten.
- In seinem Drama Gespenster (1881) erzählt Henrik Ibsen die Geschichte der Frau Alving, Witwe eines Hauptmanns und Kammerherrn, der an Syphilis starb. Obwohl die Familie, die er angesteckt hatte, großes Leid durchmacht, hält die Witwe die tatsächlichen Umstände seines Todes geheim.
- Oskar Panizza, der 1894 auch über Syphilisfälle am päpstlichen Hof[150] berichtete, greift im selben Jahr in seiner Himmelstragödie Das Liebeskonzil auf die spätmittelalterliche Auffassung der Syphilis als Gottesstrafe zurück und wird wegen vermeintlicher Blasphemie abgestraft.[151]
- In seinem Roman Doktor Faustus (1947) lässt Thomas Mann einen Komponisten sich bewusst mit Syphilis infizieren um der genialen Inspiration willen, die er sich von der syphilitischen Gehirnaffektion verspricht. In dem Roman tritt diese Steigerung auch ein. Danach fällt der so Genialisierte für den Rest seines Lebens in geistige Umnachtung.
- Thomas M. Disch greift dieses Motiv in seinem 1968 erschienenen Science-Fiction-Roman Camp Concentration auf. Er beschreibt ein fiktives Experiment des US-amerikanischen Militärs, bei dem Forscher und andere Intellektuelle zur Steigerung ihrer geistigen Leistungsfähigkeit – meist ohne ihr Wissen – mit Syphilis infiziert werden.[152]
- Die naturalistische Schriftstellerin Clara Viebig behandelt in ihrem Berlin-Roman Die Passion (1925) den Lebensweg der jungen Eva, die von Geburt an Syphilis hat. Neben der Darstellung des Krankheitsverlaufes ist das Hauptmotiv die soziale Ausgrenzung, die das Mädchen dadurch erfährt, dass ihre Umwelt mit der als anrüchig geltenden Krankheit nicht umgehen kann. Ihr Lebenswille ist durch die permanente Diskriminierung bald gebrochen, und Eva stirbt schließlich mit 18 Jahren an Herzversagen.
- Wolf Serno beschreibt in seinem Roman Die Hitzkammer (auch erschienen als Hexenkammer) ausführlich die zwanzigtägige Behandlung einer Syphiliserkrankten mit einer Kombination aus Schwitzkur, Fasten und großflächiger äußerlicher Anwendung einer quecksilberhaltigen Salbe.[153]
- Im Debütfilm The Libertine von Laurence Dunmore erkrankt der Protagonist John Wilmot (Johnny Depp) an Syphilis.
- In dem Film Das stumme Duell (Originaltitel: Shizukanaru Ketto) von Akira Kurosawa erkrankt der Protagonist Dr. Kyoji Fujisaki (Toshirō Mifune) an Syphilis.
Siehe auch[Bearbeiten | Quelltext bearbeiten]
Literatur[Bearbeiten | Quelltext bearbeiten]
- Marianne Abele-Horn: Antimikrobielle Therapie. Entscheidungshilfen zur Behandlung und Prophylaxe von Infektionskrankheiten. Unter Mitarbeit von Werner Heinz, Hartwig Klinker, Johann Schurz und August Stich. 2., überarbeitete und erweiterte Auflage, Wiehl, Marburg 2009, ISBN 978-3-927219-14-4, S. 233 f.
- Birgit Adam: Die Strafe der Venus. Eine Kulturgeschichte der Geschlechtskrankheiten. Orbis, München 2001, ISBN 3-572-01268-6, insbesondere S. 17–21 und 28–111.
- Ernst Bäumler: Amors vergifteter Pfeil. Kulturgeschichte einer verschwiegenen Krankheit. Hoffmann & Campe, Hamburg 1976, ISBN 3-455-08962-3; Neudruck ebenda 1997.
- Iwan Bloch
- Der Ursprung der Syphilis: eine medizinische und kulturgeschichtliche Untersuchung. G. Fischer, Jena 1901, archive.org
- Das erste Auftreten der Syphilis (Lustseuche) in der europäischen Kulturwelt: Gewürdigt in seiner weltgeschichtlichen Bedeutung, dargestellt nach Anfang, Verlauf und voraussichtlichem Ende. Fischer, Jena 1904, Textarchiv – Internet Archive
- Geschichte der Hautkrankheiten in der neueren Zeit. In: Max Neuburger und Julius Pagel (Hrsg.): Handbuch der Geschichte der Medizin. Band III, Fischer, Jena 1905, S. 393–463; Textarchiv – Internet Archive
- Alois Geigel: Geschichte, Pathologie und Therapie der Syphilis. Stuber, Würzburg 1867.
- Werner E. Gerabek: Syphilis. In: Werner E. Gerabek u. a. (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 1371–1374.
- Malte König: Syphilisangst in Frankreich und Deutschland. Hintergrund, Beschwörung und Nutzung einer Gefahr 1880–1940. In: Malte Thießen (Hrsg.): Infiziertes Europa. Seuchen im langen 20. Jahrhundert. Oldenbourg, München 2014, ISBN 978-3-11-036434-7, S. 50–75 (= Historische Zeitschrift. Beiheft, Neue Folge Nr. 64).
- Melanie Linöcker: Der Unzucht und Lastern derbey entspringende Krankheit: Syphilis und deren Bekämpfung in der Frühen Neuzeit am Beispiel des Wiener Bürgerspitals St. Marx. VDM Verlag Dr. Müller, Saarbrücken 2008, ISBN 978-3-8364-7884-7 (zugleich: Dissertation, Universität Salzburg 2006).
- Klaus-Dieter Linsmeier: Seuchen. Nächstenliebe in Zeiten der Syphilis. In: Medizin im Mittelalter. Zwischen Erfahrungswissen, Magie und Religion (= Spektrum der Wissenschaften. Spezial: Archäologie Geschichte Kultur. Band 2.19), 2019, S. 74 f.
- Sheila Lukehart: Syphilis. In: Manfred Dietel, Norbert Suttorp, Martin Zeitz (Hrsg.): Harrisons Innere Medizin. Band 1, 16. Auflage, deutsche Sonderausgabe, ABW-Wissenschaftsverlag, Berlin 2006, ISBN 3-86541-100-2, S. 1052–1060.
- Vilhelm Møller-Christensen: „Venerische“ und „nichtvenerische“ Syphilis. In: Christa Habrich, Frank Marguth, Jörn Henning Wolf (Hrsg.) unter Mitarbeit von Renate Wittern: Medizinische Diagnostik in Geschichte und Gegenwart. Festschrift für Heinz Goerke zum sechzigsten Geburtstag. München 1978 (= Neue Münchner Beiträge zur Geschichte der Medizin und Naturwissenschaften: Medizinhistorische Reihe. Band 7/8), ISBN 3-87239-046-5, S. 227–234.
- Peter Fritsch, Robert Zangerle, Angelika Stary: Syphilis. In: Lexikon Medizin. Springer, Berlin 2004, ISBN 3-540-20412-1, S. 2077–2090.
- Johann Karl Proksch
- Die Litteratur über die venerischen Krankheiten: von den ersten Schriften über Syphilis aus dem Ende des fünfzehnten Jahrhunderts bis zum Jahre 1889. P. Hanstein, Bonn 1889–1891, Band I 1889 archive.org, Band II 1890 archive.org, Band III 1891 archive.org, Autorenregister 1891 archive.org
- Geschichte der venerischen Krankheiten: eine Studie. P. Hanstein, Bonn 1895, Band I archive.org, Band II archive.org
- Beiträge zur Geschichte der Syphilis. P. Hanstein, Bonn 1904, archive.org
- Christian Niemeyer: Nietzsches Syphilis und die der Anderen. Eine Spurensuche. Alber, München/ Freiburg 2020, ISBN 978-3-495-49064-8.
- Dominique Puenzieux, Brigitte Ruckstuhl: Sexualität, Medizin und Moral. Die Bekämpfung der Geschlechtskrankheiten Syphilis und Gonorrhöe in Zürich 1879-1920. Chronos, Zürich 1994, ISBN 3-905311-52-6 (zugleich: Dissertation, Universität Zürich 1994).
- Claude Quétel: History of Syphilis. Polity Press, Cambridge (UK) 1990, ISBN 0-7456-0490-0 (R. J. Knecht: Review of Books → Claude Quétel: History of Syphilis. 1990. In: French History. Band 5, Nr. 4, September 1990, S. 489–491.)
- Bruce M. Rothschild: History of Syphilis. In: Clinical Infectious Diseases. Band 40, Nr. 10, Oxford 2005, S. 1454ff. (Volltext online).
- Lutz Sauerteig: Medizin und Moral in der Syphilisbekämpfung. In: Medizin, Gesellschaft und Geschichte. Band 19, 2000, S. 55–70.
- Helmut Schlereth: Martin Pollich von Mellrichstadt (geb. um 1455, gest. 1513) und sein Streit mit Simon Pistoris über den Ursprung der „Syphilis“ (= Würzburger medizinhistorische Forschungen. Band 73). Königshausen & Neumann, Würzburg 2001, ISBN 3-8260-2231-9 (zugleich: Dissertation, Universität Würzburg 2000).
- Henry E. Sigerist: Der Krankheitsname Syphilis. In: Münchener medizinische Wochenschrift. 1930, Nr. 2, S. 1418 ff.
- Karl Sudhoff: Aus der Frühgeschichte der Syphilis. Handschriften- und Inkunabelstudien: epidemiologische Untersuchung und kritische Gänge (= Studien zur Geschichte der Medizin. Band 9). Barth, Leipzig 1912, archive.org
- Karl Sudhoff: Graphische und Typographische Erstling der Syphilisliteratur aus den Jahren 1495 und 1496. C. Kuhn, München 1912.
- C. Wieselhuber: Miserum spectaculum, horrendus fetor, aspectus horrendus: „Syphilis“ in Strasbourg at the turn of th 16th century. In: E. Connelly, S. Künzel (Hrsg.): New approaches to disease, disability, and medicine in medieval Europe (= BAR international series. Studies in early medicine.). Archaeopress, Oxford 2018, ISBN 978-1-78491-883-5, S. 141–151.
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Syphilis – Informationen des Robert Koch-Instituts
- Bundesministerium für Gesundheit: Syphilis. Informationen zu Syphilis Auf: gesund.bund.de Stand: 26. November 2020; zuletzt abgerufen am 20. Mai 2023.
- Rolf Winau: Seit Amors Köcher auch vergiftete Pfeile führt – Die Ausbreitung der Syphilis in Europa. (Memento vom 13. Juni 2011 im Internet Archive) FU Berlin.
- Harvard University Library: Contagion: Historical Views of Diseases and Epidemics. Open Collections Program, Auf: ocp.hul.harvard.edu; zuletzt abgerufen am 20. Mai 2023.
- Centers for Disease Control and Prevention: Syphilis Statistics. Auf: cdc.gov last reviewed: 11. April 2023.
Anmerkungen[Bearbeiten | Quelltext bearbeiten]
- ↑ Weitere, detailliertere Zahlen im Abschnitt Epidemiologie.
- ↑ Vgl. etwa Heinrich Oppenheimer: Girolamo Fracastoro’s Gedicht von der Syphilis oder von der Franzosenseuche. Im Versmaß des lateinischen Urtextes. August Hirschwald, Berlin 1902.
- ↑ Adam Winters: Syphilis. Rosen Publication Group, New York 2006, ISBN 1-4042-0906-9, S. 17.
- ↑ Online Etymology Dictionary. Auf: etymonline.com
- ↑ W. Pflug: Syphilis oder Morbus gallicus. Eine etymologische Betrachtung. K. J. Trübner, Straßburg 1907.
- ↑ Vgl. August Buck: Die Medizin im Verständnis des Renaissancehumanismus. In: Deutsche Forschungsgemeinschaft: Humanismus und Medizin. Hrsg. von Rudolf Schmitz und Gundolf Keil, Acta humaniora der Verlag Chemie GmbH, Weinheim 1984 (= Mitteilungen der Kommission für Humanismusforschung. Band 11), ISBN 3-527-17011-1, S. 181–198, hier: S. 194–197.
- ↑ Wilhelm Gemoll, Karl Vretska: Griechisch-Deutsches Schul- und Handwörterbuch. 9. Auflage. Hölder-Pichler-Tempsky, Wien/ München 1991, ISBN 3-209-00108-1.
- ↑ Franz Boll: Der Ursprung des Wortes Syphilis. In: Neues Jahrbuch für klassisches Altertum. Band 25, 1910, S. 72 ff.
- ↑ George L. Hendrickson: The „Syphilis“ of Girolamo Fracastoro. With Some Observations on the Origin and History of the word „Syphilis“. In: Bulletin of the History of Medicine. (Johns Hopkins University Press) Band 2, 1934, S. 515 ff.
- ↑ Walther Schönfeld: Einleitung. In: Girolamo Fracastoro: Syphilidis sive morbi gallici libri tres. in der Übersetzung von Ernst Alfred Seckendorf (1892–1941) (= Schriftenreihe der Nordwestdeutschen dermatologischen Gesellschaft. Heft 6) Lipsius & Tischer, Kiel 1960, S. 5–20, hier: S. 8–10.
- ↑ Daniel Turner: Syphilis. A practical dissertation on the venereal disease. London 1717.
- ↑ Vgl. auch Dr. Daniel Turners, Mitglied des Collegii Medici in London, Syphilis oder Praktische Abhandlung von der Venus-Seuche in zweyen Theilen. Nebst Dr. Boerhavens Nachricht von der Gonorrhoea, auch anderen Zusätzen des Verfassers und einer Vorrede des Herrn Hofrath Heisters. Denen Deutschen Wund-Ärzten zum Nutzen aus dem Englischen übersetzet von einem der die Wundarzneney liebet. Deetz sehl. Wittwe und Runge, Zelle/ Leipzig 1754.
- ↑ Vgl. auch Walther Schönfeld: Seit wann ist der Krankheitsname Syphilis allgemein gebräuchlich? In: Dermatologische Wochenschrift. Band 114, 1942, S. 193 ff.
- ↑ Walther Schönfeld: Einleitung. In: Girolamo Fracastoro: Syphilidis sive morbi gallici libri tres. Kiel 1960, S. 5–20, hier: S. 8.
- ↑ J. M. Stowasser u. a.: Der Kleine Stowasser: Lateinisch-deutsches Schulwörterbuch. 2. Auflage. Hölder-Pichler-Tempsky, Wien 1987, ISBN 3-209-00225-8.
- ↑ Vgl. etwa Ernst Seckendorf: J. L. Schönleins Anschauungen über die Lustseuche in seiner Würzburger Zeit. In: Dermatologische Wochenschrift. Band 91, 1930, Nr. 43, S. 1594–1598.
- ↑ Birgit Adam: Die Strafe der Venus. Eine Kulturgeschichte der Geschlechtskrankheiten. Orbis, München 2001, ISBN 3-572-01268-6, S. 17 und 92.
- ↑ Walther Schönfeld: Einleitung. In: Girolamo Fracastoro: Syphilidis sive morbi gallici libri tres. Kiel 1960, S. 5–20, hier: S. 7 f.
- ↑ Rolf Winau: Seit Amors Köcher auch vergiftete Pfeile führt – Die Ausbreitung der Syphilis in Europa (Memento vom 13. Juni 2011 im Internet Archive). FU Berlin. (abgerufen im Juni 2007).
- ↑ Birgit Adam: Die Strafe der Venus. Eine Kulturgeschichte der Geschlechtskrankheiten. Orbis, München 2001, ISBN 3-572-01268-6, S. 37–39.
- ↑ a b c d e Syphilis (Lues). In: RKI-Ratgeber Infektionskrankheiten – Merkblätter für Ärzte. Robert-Koch-Institut.
- ↑ Herbert Hof, Rüdiger Dörries: Medizinische Mikrobiologie. 2. Auflage. Thieme, Stuttgart 2004, ISBN 3-13-125312-6.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 45.
- ↑ WHO: Focus Syphilis. (Memento vom 11. Juli 2008 im Internet Archive) In: Nature Microbiology Reviews. Band 2, 2004, S. 448–449.
- ↑ Epidemiologisches Bulletin des Robert-Koch-Instituts Nr. 24, 2012; rki.de (PDF; 113 kB).
- ↑ a b Jamela Seedat: Syphilis in Deutschland 2019 – Neuer Höchststand von Infektionen; SARS-CoV-2-Testzahlen in Deutschland. (PDF) In: Epidemiologisches Bulletin. RKI, 3. Dezember 2020, abgerufen am 4. März 2021.
- ↑ Krank durch Sex: Immer mehr Deutsche leiden an Syphilis. Spiegel Online, 11. Dezember 2015.
- ↑ Syphilis-Meldungen von 1971 bis 2012. Robert Koch-Institut.
- ↑ SurvStat@RKI 2.0. Robert Koch-Institut, abgerufen am 14. Mai 2014.
- ↑ Staatsministerin für Soziales: Verordnung des Sächsischen Staatsministeriums für Soziales und Verbraucherschutz über die Erweiterung der Meldepflicht für übertragbare Krankheiten und Krankheitserreger nach dem Infektionsschutzgesetz. Vollzitat: Verordnung des Sächsischen Staatsministeriums für Soziales und Verbraucherschutz über die Erweiterung der Meldepflicht für übertragbare Krankheiten und Krankheitserreger nach dem Infektionsschutzgesetz vom 3. Juni 2002 (SächsGVBl. S. 187), die zuletzt durch die Verordnung vom 9. November 2012 (SächsGVBl. S. 698) geändert worden ist. In: revosax.sachsen.de. Abgerufen am 16. November 2020 (Fassung gültig ab: 16. Dezember 2012).
- ↑ Meldepflichtige übertragbare Krankheiten und Erreger. (PDF; 4 MB) Leitfaden zur Meldepflicht 2020. Bundesamt für Gesundheit BAG, Abteilung Übertragbare Krankheiten, 23. Februar 2020, abgerufen am 8. März 2020 (Ausführliche Broschüre).
- ↑ a b Robert Koch-Institut: Syphilis - RKI-Ratgeber. Abschnitt: Klinische Symptomatik. Auf: rki.de, Stand: 12. November 2020, abgerufen am 29. Mai 2021.
- ↑ B. Leiber: Die klinischen Syndrome. Syndrome, Sequenzen und Symptomenkomplexe. Herausgegeben von G. Burg, J. Kunze, u. a. 7., völlig neu bearbeitete Auflage. Urban & Schwarzenberg, München/ Baltimore 1990, ISBN 3-541-01727-9.
- ↑ Walther Schönfeld: Einleitung. In: Girolamo Fracastoro: Syphilidis sive morbi gallici libri tres. Kiel 1960, S. 5–20, hier: S. 11.
- ↑ W. [Werner] Böcker, Philipp U. Heitz: Pathologie. 5., vollständig überarbeitete Auflage. München 2015, ISBN 978-3-437-17045-4.
- ↑ Immo von Hattingberg: Die Neurosyphilis. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/ Göttingen/ Heidelberg 1955; 2. Auflage ebenda 1961, S. 1308–1311, hier: S. 1309 (Die Lues cerebrospinalis.).
- ↑ So schreibt Hans Henny Jahnn in seinem Roman Die Niederschrift des Gustav Anias Horn, nachdem er neunundvierzig Jahre alt geworden war. Europäische Verlagsanstalt, Frankfurt am Main 1959, S. 7 f.: „Und die Lueskranken, die einen gewaltsamen Aufschwung ihrer Geisteskräfte erleben, wie wenn sich ein unerschöpflicher Born in ihnen aufgetan hätte. Sie sind gewalttätig, überströmend. Die Herren dieser Welt. Es gibt deren welche, die preisen die Krankheit als eine heilige. Keine hemmende Vernunft stellt sich zwischen sie und ihren geraden Weg zu den Zielen. Sie vermögen die Stunden der Nächte denen der Tage anzuhängen, ohne einer tiefen Ermüdung anheimzufallen. Flüchtige Gedanken sind ihnen gut genug, um eine Wahrheit daraus zu erstellen. Sie kennen nur den halben Zweifel und die ganze Überzeugung. – Bis das Stottern über sie kommt, die Dämmerung, die den hohen Flug ihres Könnens verwischt.“
- ↑ Friedrich Burkhardt: Mikrobiologische Diagnostik Bakteriologie - Mykologie - Virologie - Parasitologie. Hrsg.: Birgid Neumeister, Heinrich K. Geiss, Rüdiger W. Braun, Peter Kimmig. 2. Auflage. Thieme, Stuttgart / New York 2009, ISBN 978-3-13-743602-7, S. 595–596.
- ↑ Gerd Herold: Innere Medizin. Hrsg.: Gerd Herold und Mitarbeiter. Selbstverlag, Köln 2017, ISBN 978-3-9814660-6-5, S. 887.
- ↑ Marianne Abele-Horn: Antimikrobielle Therapie. Entscheidungshilfen zur Behandlung und Prophylaxe von Infektionskrankheiten. Marburg 2009, S. 233.
- ↑ Gerd Herold: Innere Medizin 2009: eine vorlesungsorientierte Darstellung; unter Berücksichtigung des Gegenstandskataloges für die ärztliche Prüfung; mit ICD 10-Schlüssel im Text und Stichwortverzeichnis (= Herold innere Medizin.) Selbstverlag, Köln 2009.
- ↑ Theodor Kohrs: Liquorbefunde bei behandelte Syphilis. In: Dermatologische Zeitschrift. Band 32, 1921, S. 71–91.
- ↑ Diagnose und Therapie der Syphilis. In: Leitlinien der Deutschen STD-Gesellschaft. Archiviert vom am 17. Mai 2010; abgerufen am 6. Juni 2016.
- ↑ Pharmazeutische Zeitung: Sexuell übertragbare Krankheiten - Die Rückkehr der Syphilis. - Pharmacon Meran 2011, Ausgabe 23/2011 Auf: pharmazeutische-zeitung.de vom 7. Juni 2011; zuletzt abgerufen am 29. Mai 2021.
- ↑ Andreas Mettenleiter: Das Juliusspital in Würzburg. Band III: Medizingeschichte. Herausgegeben vom Oberpflegeamt der Stiftung Juliusspital Würzburg anlässlich der 425jährigen Wiederkehr der Grundsteinlegung. Stiftung Juliusspital Würzburg (Druck: Bonitas-Bauer), Würzburg 2001, ISBN 3-933964-04-0, S. 548–553.
- ↑ Vgl. auch Alois Geigel: Beobachtungen über Syphilis aus dem Julius-Hospitale zu Würzburg. In: Virchow’s Archiv für pathologische Anatomie und Physiologie. Band 7, 1854, S. 219–254.
- ↑ Marianne Abele-Horn: Antimikrobielle Therapie. Entscheidungshilfen zur Behandlung und Prophylaxe von Infektionskrankheiten. Marburg 2009, S. 234.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/ Göttingen/ Heidelberg 1960, S. 6.
- ↑ Birgit Adam: Die Strafe der Venus. Eine Kulturgeschichte der Geschlechtskrankheiten. 2001, S. 40.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 20.
- ↑ Volker Zimmermann: Die beiden Harburger Syphilis-Traktate. In: Würzburger medizinhistorische Mitteilungen. Band 7, 1989, S. 71–81, hier: S. 71.
- ↑ Klaus-Dieter Linsmeier: Seuchen. Nächstenliebe in Zeiten der Syphilis. In: Medizin im Mittelalter. Zwischen Erfahrungswissen, Magie und Religion (= Spektrum der Wissenschaften. Spezial: Archäologie Geschichte Kultur. Band 2.19), 2019, S. 74 f.
- ↑ Iwan Bloch: Ursprung der Syphilis. Fischer, Jena, 1901/11.
- ↑ Traktat De morbo Gallico des Benedictus Rinius; zitiert nach Ludwik Fleck: Entstehung und Entwicklung einer wissenschaftlichen Tatsache. Suhrkamp, Frankfurt am Main 1980 [zuerst 1935], S. 4 f.: „… ut affirmant Astronomi, ex coniunctione Saturni et Iovis in tertia scorpionis facie in 23 gradu transacta 1484 …“
- ↑ Walther Schönfeld: Einleitung. In: Girolamo Fracastoro: Syphilidis sive morbi gallici libri tres. Kiel 1960, S. 11 f.
- ↑ Lucubratiuncula de morbo Gallico et cura eius nouiter reperta cum ligno Indico. Sigismund Grimm, Wien 18. Dezember 1518 (Digitalisat).
- ↑ Dictionnaire des sciences médicales. Biographie médicale. Band 7, Panckoucke, Paris 1825. S. 147; parisdescartes.fr.
- ↑ Ruy Diaz de Isla: Tractado contra el mal serpentine. Sevilla 1539 (geschrieben ca. 1510); Digitalisat Ein Manuskript dieses Buches (Codex P, Nr. 42), dessen Entstehungszeit er auf vor 1521 schätzte, hat Bonofacio Montejo (ca. 1825–1890) in der Nationalbibliothek in Madrid entdeckt.
- ↑ Iwan Bloch: Der Ursprung der Syphilis. G. Fischer, Jena 1901–1911, Band I 1901, S. 184–192, Textarchiv – Internet Archive. Darin S. 187–189 eine deutsche Übersetzung der relevanten Stellen aus der Oviedo-Ausgabe des 19. Jahrhunderts.
- ↑ Iwan Bloch: Der Ursprung der Syphilis. G. Fischer, Jena, Band I, 1901, S. 192–201, Textarchiv – Internet Archive
- ↑ Jean Astruc: De morbis venereis libri sex. G. Cavelier Lutetiae Parisiorum 1736, auf: gallica.bnf.fr.
- ↑ Niccolò Leoniceno. Libellus de Epidemia, quam vulgo Morbum Gallicum vocant. Aldus Manutius, Venedig Juni 1497; gallica.bnf.fr Die relevanten Stellen aus Leonicenos Schrift sind in deutscher Übersetzung nachzulesen bei: Philipp Gabriel Hensler (1733–1855). Geschichte der Lustseuche, die zu Ende des XV. Jahrhunderts in Europa ausbrach. Herold. Hamburg (1783 und) 1789, S. 29–32 (Digitalisat).
- ↑ António Nunes Ribeiro Sanches. Dissertation sur l’origine de la maladie vénérienne, pour prouver que le mal n’est pas venu d’Amerique, mais qu’il a commencé en Europe, par une Épidémie. Durand & Pissot, Paris 1752 (Digitalisat).
- ↑ António Nunes Ribeiro Sanches. Dissertation sur l’origine de la maladie vénérienne, pour prouver que le mal n’est pas venu d’Amerique, mais qu’il a commencé en Europe, par une Epidemie. Suivi de l’examen historique sur l’apparition de la maladie vénérienne en Europe. Et sur la nature de cette Épidémie. A. Koster, Leiden 1777 (Digitalisat).
- ↑ Philipp Gabriel Hensler: Vom abendländischen Aussatze im Mittelalter, nebst einem Beitrage zur Kenntniß und Geschichte des Aussatzes. Herold, Hamburg 1790 (Digitalisat).
- ↑ T. E. von Hunnius, C. A. Roberts, A. Boylston, S. R. Saunders: Histological identification of syphilis in pre-Columbian England. In: American Journal of Physical Anthropology. April 2006, Band 129, Nr. 4, S. 559–66, PMID 16345063.
- ↑ The Syphilis Enigma. In: Secrets of the Dead. Archiviert vom am 29. August 2005; abgerufen am 6. Juni 2016.
- ↑ Geneviève Lüscher: Zeichen der Syphilis im Europa vor Kolumbus. Auf: NZZ Online. vom 17. Mai 2006.
- ↑ Y. S. Erdal: A pre-Columbian case of congenital syphilis from Anatolia (Nicaea, 13th century AD). In: International Journal of Osteoarchaeology. 2006, Band 16, Nr. 1, S. 16–33, doi:10.1002/oa.802.
- ↑ arte.tv (Memento vom 29. September 2007 im Internet Archive) S. Cerasuolo, E. Fergnachino: Das Syphilisgeheimnis. TV-Dokumentation, Großbritannien 2002.
- ↑ P. D. Mitchell: Pre-Columbian treponemal disease from 14th century AD Safed, Israel, and implications for the medieval eastern Mediterranean. In: American journal of physical anthropology. Juni 2003, Band 121, Nr. 2, S. 117–124, PMID 12740955.
- ↑ K. N. Harper, M. K. Zuckerman, M. L. Harper, J. D. Kingston, G. J. Armelagos: The origin and antiquity of syphilis revisited: An Appraisal of Old World pre-Columbian evidence for treponemal infection. In: American Journal of Physical Anthropology. Band 146, 2011, S. 99–133, doi:10.1002/ajpa.21613.
- ↑ Skeletons point to Columbus voyage for syphilis origins. 21. Dezember 2011, archiviert vom am 2. Mai 2014; abgerufen am 6. Juni 2016.
- ↑ Johanna Sophia Gaul, Karl Grossschmidt, Christian Gusenbauer, Fabian Kanz: A probable case of congenital syphilis from pre-Columbian Austria. In: Anthropologischer Anzeiger. Band 72, Nr. 4, 2015, S. 451–472, doi:10.1127/anthranz/2015/0504.
- ↑ („combination theory“) Alfred W. Crosby: The Columbian exchange: biological and cultural consequences of 1492. Praeger, New York 2003, ISBN 0-275-98092-8, S. 146.
- ↑ K. N. Harper, P. S. Ocampo u. a.: On the origin of the treponematoses: a phylogenetic approach. In: PLoS Neglected Tropical Diseases. 15. Jan. 2008, Band 2, Nr. 1, Art. e148, PMID 18235852.
- ↑ Kristin Harper u. a.: PLoS Neglected Tropical Diseases. Band 2, Nr. 1, Art. e148, siehe auch Kommentar zur Studie: Connie Mulligan u. a.: Molecular Studies in Treponema pallidum Evolution: Toward Clarity.
- ↑ Universität Zürich: Die Syphilis grassierte wohl schon vor Kolumbus in Europa. Medienmitteilung vom 13. August 2020; abgerufen am 29. September 2020.
- ↑ Kerttu Majander, Saskia Pfrengle, Arthur Kocher, Denise Kühnert, Johannes Krause, Verena J. Schuenemann u. a.: Ancient Bacterial Genomes Reveal a High Diversity of Treponema pallidum Strains in Early Modern Europe. In: Current Biology. 13. August 2020, Band 30, S. 1–16, doi:10.1016/j.cub.2020.07.058.
- ↑ auch Karl Sudhoff: Eine neue Krankheit, „die nuwe krenckte“, im Juni 1494 in Düsseldorf. In: Sudhoffs Archiv. Band 7, 1914, S. 43–45.
- ↑ Volker Zimmermann: Die beiden Harburger Syphilis-Traktate. In: Würzburger medizinhistorische Mitteilungen. Band 7, 1989, S. 77 f.
- ↑ Historic dispute: Did syphilis originate in the New World. In: Scienclarified. Band 2, 2008.
- ↑ Tractat von dem vrsprung des Boesen Franzos Mit Widmungsvorrede des Autors an Bürgermeister und Rat der Stadt Augsburg, 11. November 1496. Digitalisat der Bayerischen Staatsbibliothek.
- ↑ Niccolò Leoniceno. Libellus de Epidemia, quam vulgo Morbum Gallicum vocant. Aldus Manutius, Venedig Juni 1497; auf: gallica.bnf.fr.
- ↑ Gundolf Keil: Seuchenzüge des Mittelalters. In: Bernd Herrmann (Hrsg.): Mensch und Umwelt im Mittelalter. Stuttgart 1986, S. 109–128; hier: S. 118–122.
- ↑ Birgit Adam: Die Strafe der Venus. Eine Kulturgeschichte der Geschlechtskrankheiten. 2001, S. 98–103 (Quecksilber und Guajak).
- ↑ August Buck: Die Medizin im Verständnis des Renaissancehumanismus. In: Deutsche Forschungsgemeinschaft: Humanismus und Medizin. Hrsg. von Rudolf Schmitz und Gundolf Keil, Acta humaniora der Verlag Chemie GmbH, Weinheim 1984 (= Mitteilung der Kommission für Humanismusforschung. Band 11), ISBN 3-527-17011-1, S. 181–198, hier: S. 194.
- ↑ Robert Offner: Kronstadt, der Stadtarzt Paulus Kyr und Ferrara. In: Robert Offner (Hrsg.): Paulus Kyr, Die Gesundheit ist ein köstlich Ding. Ein ins Deutsche, Rumänische und Ungarische übersetzter und mit zeitgenössischen Bildern versehener und kommentierter Nachdruck des Gesundheitslehrbuches des Kronstädter Arztes Paulus Kyr: Sanitatis studium ad imitationem aphorismorum compositum item alimentorum uires breuiter et ordine alphabetico positae Autore Paulo Kyr medico. Impressum in Inclyta Transylvaniae Corona anno 1551. Schiller Verlag, Hermannstadt/ Bonn 2010, ISBN 978-3-941271-33-3, S. 9–20, hier: S. 10.
- ↑ Birgit Adam: Die Strafe der Venus. Eine Kulturgeschichte der Geschlechtskrankheiten. Orbis, München 2001, ISBN 3-572-01268-6, S. 91.
- ↑ Manfred Vasold: Die Sterblichkeit in Nürnberg im 19. Jahrhundert. Lebensumstände, Krankheit und Tod (um 1800 bis 1913). In: Würzburger medizinhistorische Mitteilungen. Band 25, 2006, S. 241–338, hier: S. 277 f.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/ Göttingen/ Heidelberg 1960, S. 32.
- ↑ Ricord: Traité pratique des maladies vénériennes. 1838, S. 104 f.
- ↑ Hendrik Christian Voß: Die Darstellung der Syphilis in literarischen Werken um 1900. Auswirkung wissenschaftlicher Konzepte und sozialer Ideen. Medizinische Dissertation, Lübeck 2004, S. 9; zhb.uni-luebeck.de (PDF; 1,1 MB).
- ↑ Julius Rosenbaum: Geschichte der Lustseuche im Altertume […]. Halle 1839; 7. Auflage, H. Barsdorf, Berlin 1904.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 40.
- ↑ Philippe Ricord: Lexikon der Naturwissenschaftler. Spektrum, Heidelberg 2000.
- ↑ Stefan Winkle: Kulturgeschichte der Seuchen. Komet, Düsseldorf/Zürich 1997, ISBN 3-933366-54-2.
- ↑ Fritz Richard Schaudinn, Erich Hoffmann: Vorläufiger Bericht über das Vorkommen von Spirochaeten in syphilitischen Krankheitsprodukten und bei Papillomen. In: Arbeiten aus dem kaiserlichen Gesundheitsamtes (Berlin). Band 22, 1905, S. 527–534.
- ↑ Hideyo Noguchi: The Establishment of Treponema pallidum as the causative agent of Syphilis, and the cultural Differentiation between this organism and certain morphologically allied Spirochaetae. In: Canadian Medical Association Journal. Band 2, Nr. 4, April 1912, S. 269–276.
- ↑ R. Rullière: Die Japanische Medizin. In: R. Toellner: Illustrierte Geschichte der Medizin. Band 2, Andreas, Salzburg 1992, ISBN 3-86070-204-1.
- ↑ Bernard Zalc: Some comments on Fleck’s Interpretation of the Bordet-Wassermann Reaction in view of present biochemical knowledge. In: Robert S. Cohen, Thomas Schnelle (Hrsg.): Cognition and Fact. Materials on Ludwik Fleck. Dordrecht 1986, S. 399–406.
- ↑ R. Gregorzyk: Reagin- und Antikörper-Titer bei Salvarsan- und Penicillin-behandelter Spätlues. Verhandlungen der Deutschen Dermatologischen Gesellschaft. 26. Tagung in Gemeinschaft mit der Schweizer Gesellschaft für Dermatologie und Venerologie gehalten in Zürich vom 17.–20. April 1964. In: Archiv für klinische und experimentelle Dermatologie. Band 219, 1964, S. 261–264.
- ↑ August von Wassermann, Albert Neisser, Carl Bruck: Eine serodiagnostische Reaktion bei Syphilis. In: Deutsche Medizinische Wochenschrift. 1906, Nr. 48, S. 745–746.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/ Göttingen/ Heidelberg 1960, S. 56.
- ↑ Felix Plaut: Die theoretische Begründung der Wassermannschen Reaktion. In: Münchener medizinische Wochenschrift. Band 78, 1931, S. 1461–1463.
- ↑ Vgl. etwa Heinrich E. Schmidt: Ueber die Bedeutung der Wassermann’schen Reaktion im allgemeinen und im besonderen für die Behandlung der syphilitischen Soldaten. In: Berliner klinische Wochenschrift. Band 53, 1916, S. 589 f.
- ↑ J. Caspary: Ueber chronische Quecksilberbehandlung der Syphilis. In: Vierteljahresschrift für Dermatologie und Syphilis. 1887, Band 19, Nr. 1, S. 3–35; link.springer.com (PDF).
- ↑ Emil Stern: Ueber das Quecksilberchlorid-Chlornatrium und seine subcutane Anwendung. In: Berliner klinische Wochenschrift. Band 15, 1878, S. 59–64.
- ↑ Gottfried Schramm: Zur Geschichte der subkutanen Injektionen und Injektabilia in der zweiten Hälfte des 19. Jahrhunderts mit besonderer Berücksichtigung der Quecksilbertherapie. Stuttgart 1987, S. 60 und 70.
- ↑ Florian G. Mildenberger: Kein Heil durch Arsen? Die Salvarsandebatte und ihre Konsequenzen. In: Fachprosaforschung - Grenzüberschreitungen. Band 8/9, 2012/2013, S. 327–390, hier: S. 329 f.
- ↑ Barbara I. Tshisuaka: Benivieni, Antonio. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 164 f.
- ↑ Eduard Lang: Prophylaxe und Therapie der Syphilis in zwölf Vorlesungen. Wiesbaden 1896, S. 807.
- ↑ Vgl. auch Andreas Mettenleiter: Das Juliusspital in Würzburg. Band III: Medizingeschichte. Herausgegeben vom Oberpflegeamt der Stiftung Juliusspital Würzburg anlässlich der 425jährigen Wiederkehr der Grundsteinlegung. Stiftung Juliusspital Würzburg (Druck: Bonitas-Bauer), Würzburg 2001, ISBN 3-933964-04-0, S. 802: „Holtz Chur Instruction“ (1579/1620), oft kombiniert mit einer Räucherkur und bestimmten Diätvorschriften. aus der Oeconomia von 1579.
- ↑ Vgl. Johann Heinrich Zedler: Grosses vollständiges Universal-Lexicon Aller Wissenschafften und Künste. Halle / Leipzig 1732–1750, Artikel Arthritis.
- ↑ Walther Schönfeld: Einleitung. In: Girolamo Fracastoro: Syphilidis sive morbi gallici libri tres. Kiel 1960, S. 10–15.
- ↑ Siegmund Somogyi: Zur Kenntnis der Wirkung der Antisyphilitica. In: Archiv für Dermatologie und Syphilis. Band 126, 1926, S. 660–663.
- ↑ Lobelia Syphilitica. Blue Lobelia. (John Uri Lloyd, Curtis G. Lloyd: Drugs and medicines of North America. Band 2, J.U. & C.G. Lloyd, Cincinnati (JU) 1884–1887.) Auf: henriettes-herb.com; abgerufen am 8. September 2020.
- ↑ Lutz Sauerteig: Krankheit, Sexualität, Gesellschaft: Geschlechtskrankheiten und Gesundheitspolitik in Deutschland im 19. und frühen 20. Jahrhundert. Beiheft 12 von Medizin, Gesellschaft und Geschichte. Steiner, Stuttgart 1999, S. 35f.
- ↑ D. Beyer Perett: Ethics and error. The dispute between Ricord and Auzias-Turenne over syphilization 1845–70. Stanford (CA) 1977.
- ↑ Werner E. Gerabek: Auzias-Turenne, Joseph Alexandre. In: Werner E. Gerabek u. a. (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 124.
- ↑ Eduard Lang: Prophylaxe und Therapie der Syphilis in zwölf Vorlesungen. Wiesbaden 1896.
- ↑ Florian G. Mildenberger: Kein Heil durch Arsen? Die Salvarsandebatte und ihre Konsequenzen. 2012/2013, S. 332 f.
- ↑ Egon Tomasczewski: Zusammenfassende Uebersicht der Salvarsanbehandlung der Syphilis. Berlin/ Wien 1911.
- ↑ Konrad Alt: Das neueste Ehrlich-Hatapräparat gegen Syphilis. In: Münchner medizinische Wochenschrift. Band 57, 1910, S. 561–564.
- ↑ Werner Höfer: Klinische Erfahrungen mit Neo-Arsoluin bei der Luesbehandlung. In: Deutsches Gesundheitswesen. Band 6, 1951, S. 1343–1347.
- ↑ Paul Ehrlich – Von der Immunologie bis zu Salvarsan. In: Pharmazeutische Zeitung. Nr. 11/2004.
- ↑ Stefan Winkle: Kulturgeschichte der Seuchen. Komet, Düsseldorf/Zürich 1997, ISBN 3-933366-54-2, S. 599–602.
- ↑ John Parascandola: Carl Voegtlin and the „Arsenic receptor“ in chemotherapy. In: Journal of the History of Medicine and Allied Sciences. Band 32, 1977, S. 151–171, hier: S. 166.
- ↑ Florian G. Mildenberger: Auf verlorenem Posten. Der einsame Kampf des Heinrich Dreuw gegen Syphilis und Salvarsan. In: Würzburger medizinhistorische Mitteilungen. Band 30, 2011, S. 218–258.
- ↑ Florian G. Mildenberger: Kein Heil durch Arsen? Die Salvarsandebatte und ihre Konsequenzen. 2012/ 2013, S. 327–390.
- ↑ Robert Bernhardt: Indikationen und Kontraindikationen der Salvarsanbehandlung der Syphilis. In: Archiv für Dermatologie und Syphilis. Band 173, 1936, S. 291–301.
- ↑ Julius Wagner-Jauregg: The Treatment of Dementia Paralytica by Malaria Inoculation. Nobel Lecture 1927.
- ↑ John F. Mahoney: Some of the early phases of penicillin therapy against syphilis. In: American Medical Association: Archives of Dermatology. 1956, Band 73, Nr. 5, S. 485–488.
- ↑ J. F. Mahoney, R. C. Arnold, A. Harris: Penicillin treatment in early syphilis. In: American Journal of Public Health. 1943, Band 43, S. 1387–1391.
- ↑ Thomas G. Benedek: The „Tuskegee study“ of syphilis. Analysis of moral versus methodological aspect. In: Journal of Chronical Diseases. Band 31, 1978, S. 35–50.
- ↑ Die ‚Centers for Disease Control and Prevention‘ zur Tuskegee-Studie. Auf: cdc.gov; abgerufen im Juni 2019.
- ↑ Guatemala 1946–1948 – US-Ärzte infizierten Hunderte mit Syphilis. Auf: Welt Online vom 1. Oktober 2010; abgerufen am 2. September 2011.
- ↑ Christian Niemeyer: Nietzsches Syphilis und die der Anderen. Eine Spurensuche. Karl Alber, München/ Freiburg 2020, ISBN 978-3-495-49064-8, S. 489 - 491.
- ↑ Christian Niemeyer: Nietzsches Syphilis und die der Anderen. Eine Spurensuche. Karl Alber, München/ Freiburg 2020, ISBN 978-3-495-49064-8, S. 409 - 411.
- ↑ Christian Niemeyer: Nietzsches Syphilis und die der Anderen. Eine Spurensuche. Karl Alber, München/ Freiburg 2020, ISBN 978-3-495-49064-8, S. 31 - 33.
- ↑ Klaus Theweleit: Männerphantasien. Vollständige und um ein Nachwort erweiterte Neuausgabe, erste Auflage. Matthes & Seitz, Berlin 2019, ISBN 978-3-95757-759-7.
- ↑ a b Rotgrün-versifft. In: Diskursatlas. Abgerufen am 11. August 2021.
- ↑ versifft. In: Duden. Cornelsen Verlag, abgerufen am 3. März 2024: „Herkunft: zu Syph, der Kurzform von Syphilis“
- ↑ a b Margarete Stokowski: Rechte Sprache: Warum „linksgrün versifft“? In: Spiegel Online. Abgerufen am 11. August 2021.
- ↑ Sebastian Brant Das Narrenschiff. Hrsg. von Joachim Knape. Stuttgart 2005 (= Reclams Universalbibliothek. Band 18333), ISBN 3-15-018333-2, Sp. 258.
- ↑ R. Finckenstein: Dichter und Ärzte. Ein Beitrag zur Geschichte der Literatur und zur Geschichte der Medizin. Marusche und Behrendt, Breslau 1864.
- ↑ Walther Schönfeld: Einleitung. In: Girolamo Fracastoro: Syphilidis sive morbi gallici libri tres. Kiel 1960, S. 5–20, hier: S. 19 f.
- ↑ F. Burkhart, G. Vorberg, E. Seckendorf: Streit um den Ursprung der Syphilis. In: Medizinische Welt. 1931, Nr. 25, S. 905–907.
- ↑ Walther Schönfeld: Einleitung. In: Girolamo Fracastoro: Syphilidis sive morbi gallici libri tres. Kiel 1960, S. 20.
- ↑ Oskar Panizza: Deutsche Thesen gegen den Papst und seine Dunkelmänner. [1894] Mit einem Geleitwort von M. G. Conrad. Neuausgabe (Auswahl aus den „666 Thesen und Zitaten“). Nordland-Verlag, Berlin 1940, S. 174–176.
- ↑ Oskar Panizza: Das Liebeskonzil, eine Himmelstragödie in fünf Aufzügen. Schabelitz, Zürich 1894.
- ↑ Thomas M. Disch: Camp Concentration. Deutsche Ausgabe, Lichtenberg-Verlag, München 1971, ISBN 3-7852-2014-6.
- ↑ Wolf Serno: Die Hitzkammer. Droemer, München 2004, ISBN 3-426-19594-1.